急性大動脈解離
急性大動脈解離とはどのような病気?
急性大動脈解離とは、その名の如く、急に大動脈が解離してしまう重篤な救急疾患です。
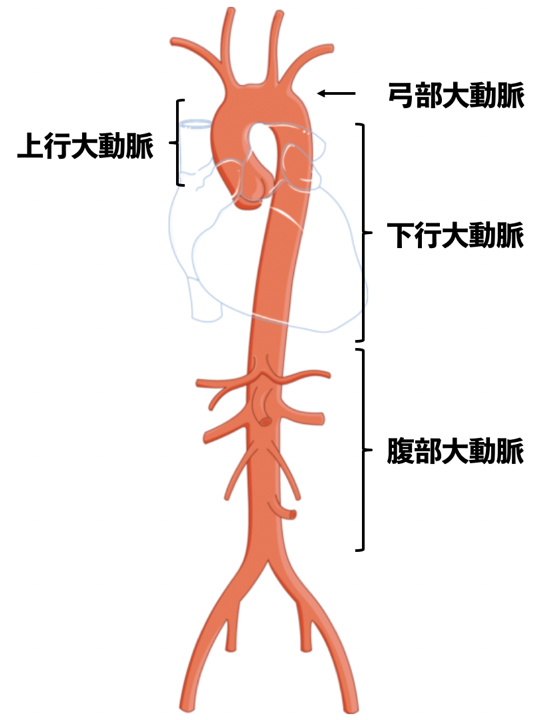
大動脈とは、心臓から全身に血液を送る太い動脈のことで、心臓からまず上向きに流れ(上行大動脈)、頭や腕へ枝を出しつつヘアピンカーブを描き(弓部大動脈)、その後上半身を下向きに流れていきます(下行大動脈)。そして横隔膜を貫き腹部を下向きに流れ(腹部大動脈)、おおよそ臍の高さで左右に分かれ足へと流れて行きます。
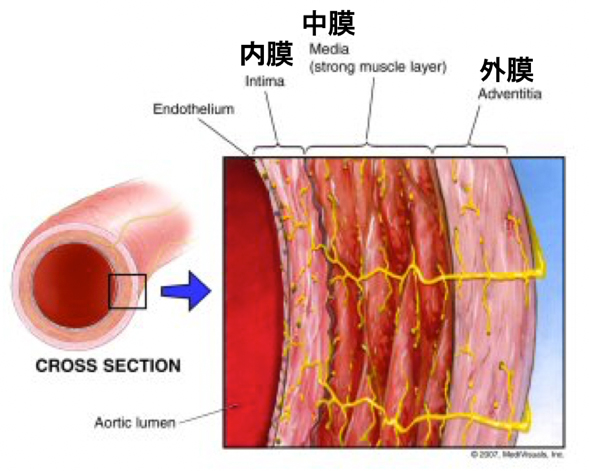
それではその大動脈が解離するとはどういうことでしょうか?大動脈の壁は輪切りにして顕微鏡で観察すると3層構造になっています。大動脈内腔から内膜、中膜、外膜と名付けられています。
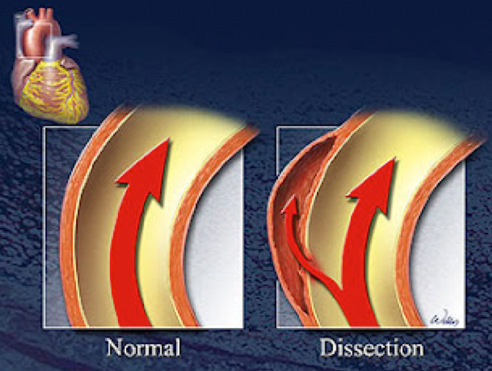
何らかの原因で大動脈内膜に傷ができると、その傷から大動脈中膜の中へと血液が流れ込みます。大動脈には血圧がかかっているわけですから、その血圧によって大動脈壁は中膜のレベルでバリバリと裂けていくのです。
そして裂けた大動脈壁内に血液が流れてしまいます。これが急性大動脈解離という病気です。
大動脈壁に血液が流れ込む内膜の傷のことをエントリー、血液が流れることで形成された大動脈壁内のスペースを偽腔、本来血液が流れている大動脈内腔のことを真腔と呼びます。内膜に傷ができる原因ははっきりとした事は分かっておりませんが、普段から血圧が高い方、遺伝的に大動脈壁が弱い方などに起こりやすいとされています。
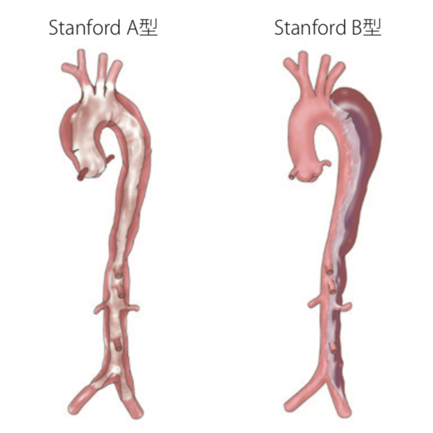
一口に急性大動脈解離と言っても、エントリーが大動脈のどこにあるのか、大動脈のどの範囲がどの程度避けたのかによって、症状、重症度、緊急度、治療方針は大きく異なってきます。それを分かりやすくするためいくつかの分類方法がありますが、最も簡便かつ有用な分類方法としてスタンフォード分類というものがあります。
上行大動脈が裂けているものをスタンフォードA型、上行大動脈が裂けていないものをスタンフォードB型と分類し、これは後述しますが治療方針の決定に大きく関わります。
急性大動脈解離の症状
大動脈が裂ける際には過去に経験したことのないような激烈な痛みが伴います。大動脈の裂ける部位によって胸が痛むこともあれば、背中が痛むこともあります。
また、大動脈が裂けていくにしたがって痛みも胸から背中に移動することがあります。
このように“移動する激烈な胸背部痛”というのが急性大動脈解離の典型的な症状となります。しかし実際は様々な症状にて発症することが多く、そのため急性大動脈解離の診断自体が難しいこともあり得ます。
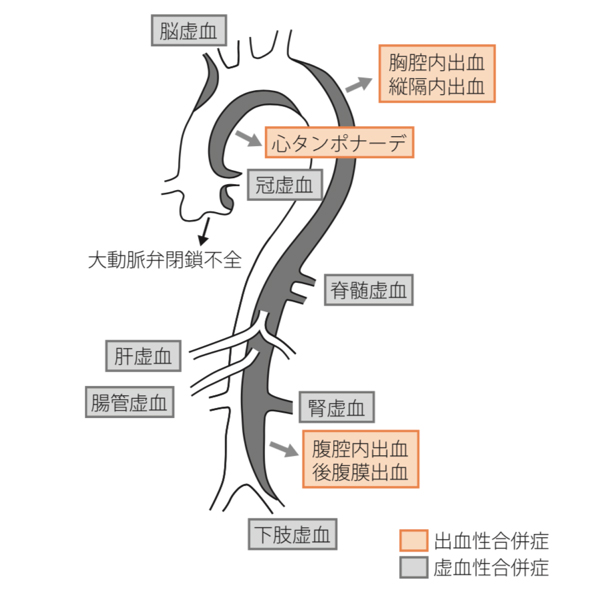
まず、急性大動脈解離は突然死の原因となる疾患です。突然死の原因としては、裂けた大動脈の偽腔が破裂し大出血を起こすことや、少量の出血でもそれが心臓の周りに溜まってしまい心臓の動きが制限されてしまうこと(心タンポナーデ)などが挙げられます。
突然死まで至らなくても、そのような状態を起こすと血圧は低下し(医学的にショック状態と言います)、昏睡状態で救急搬送されることとなります。
その場合、当然のことながら胸背部痛の有無を問診する事はできませんので、診察や検査結果で大動脈解離の診断をつけなければなりません。
また、心臓と大動脈の間(大動脈の付け根)には、心臓から拍出された血液が逆流しないように大動脈弁と呼ばれる一方向弁が付いています。その近くの大動脈が大きく裂けてしまうと、この大動脈弁がうまく機能できなくなり、大きな逆流を生じることがあります。その結果、突然心臓に大きな負担がかかることで急性心不全を呈し、肺うっ血や呼吸困難を訴えることとなります。
さらに多様な症状を呈することがあります。それは、大動脈から様々な臓器を栄養する動脈が枝分かれしており、大動脈が裂けることでその枝の血流が落ちてしまうことがあるからです。それぞれの枝が栄養する臓器が血液不足に陥り特有の症状が出現するため(虚血症状と言います)、以下のような様々な症状となります。
-
冠動脈
心臓を栄養する動脈です。冠動脈血流が落ちてしまうと、胸痛の原因となります。 ひどい場合は大きな心筋梗塞となり、重症の不整脈や心不全を起こし、致命的となります。 冠動脈虚血を合併した大動脈解離はあらゆる大動脈解離の中でも最重症例と言えます。
-
頸動脈
頭(脳)を栄養する動脈です。頸動脈血流が落ちてしまうと意識障害や麻痺が出現します。 ひどい場合は脳の半分が梗塞となってしまい、重度の後遺症が残る原因となってしまいます。
-
四肢の動脈
腕や足を栄養する動脈血流が落ちてしまうと、その肢の血圧が下がり、冷感や痛みが生じます。 ひどい場合は血液が全く流れなくなり、壊疽(腐ってしまうこと)を起こすことまであります。
-
肋間動脈
下行大動脈から枝分かれする細い動脈で、脊髄を栄養する動脈につながっています。 この動脈の血流が阻害されると、ひどい場合脊髄障害を起こし下半身麻痺を生じることがあります(対麻痺と言います)。
-
腎動脈
腎臓に流れる動脈です。腎動脈血流が落ちると尿が出にくくなったり、ひどい場合は腎梗塞に陥り、腎不全に繋がります。
-
腹部分枝動脈
主に小腸や大腸などの腸管を栄養する動脈です。この動脈血流が落ちてしまうと強い腹痛を生じます。ひどい場合は腸管壊死(腸が腐ってしまう)となり、命取りとなってしまいます。
急性大動脈の診断
典型的な突然の激烈な胸背部痛を訴える患者様の診断は容易だと思われますが、上記のように様々な症状を呈することがあるため注意が必要です。何より重要なことは急性大動脈解離の可能性を考えることです。
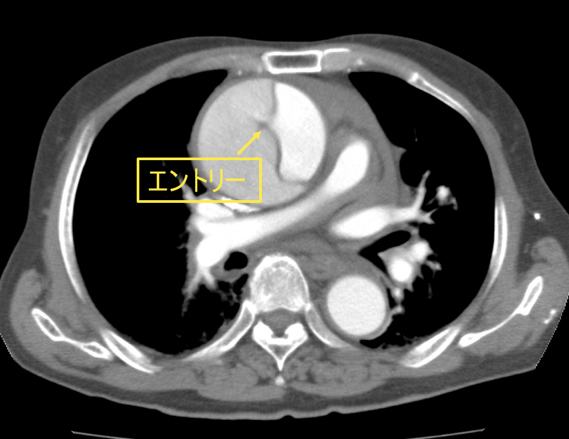
可能性が疑わしい場合、血液検査やレントゲン検査、心臓超音波検査などを行い、可能性を深めていきますが、診断のため最も強力で重要な検査はCT検査となります。特に造影剤を使用したCT検査は重要で、大動脈解離の状況全てが把握できると言っても過言ではありません。
特に最近のCTの精度は素晴らしく、小さなエントリーの位置まで診断することが可能です。この情報をもって治療の方針や術式、手術内容などを決定することとなります。
急性大動脈解離の治療方法
急性大動脈の治療でまず重要なことは、緊急手術が必要かどうかを判断するということです。緊急手術が必要=治療の遅れが命に関わるということですので判断を誤るわけにはいきません。
これを考えるにあたり、上記のスタンフォード分類が重要になってきます。心臓から出てすぐの上行大動脈が裂けているスタンフォードA型の場合、偽腔破裂や心タンポナーデ、冠動脈虚血など命に直結する状態に陥りやすく、手術をしなければ24時間で約50%の方が命を落とすと言われています。そのためスタンフォードA型であれば基本的に緊急手術が必要となり、手術のタイミングとしては早ければ早いほど良いということになります。
それではどのような手術が必要なのでしょうか。
急性大動脈解離の手術は簡単に言うと裂けてしまった大動脈を人工血管に取り替える手術となります。大動脈の手術とは言え、心臓が拍動し、血液が流れている状況では手術ができませんので、心臓や呼吸の補助をする人工心肺という装置を使用し、心拍動を一時的に止める必要があります。
そのため手術の切開部位は基本的に通常の心臓手術と同じく胸の真ん中となります(胸骨正中切開)。また、脳やその他の臓器を守るために手術中は低体温とします。
裂けてしまった大動脈の全てを人工血管に取り替えるということは通常困難ですので、どの範囲の大動脈を取り替えるのかということが問題となってきます。
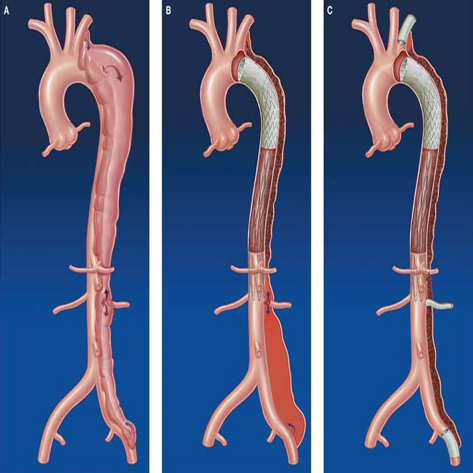
スタンフォードA型の場合、命に直結する状態を回避するために、まず絶対的に上行大動脈を取り替える必要があります(上行置換術)。しかし、解離始まりの傷であるエントリーが弓部に存在しておれば上行置換術だけではその傷が残ってしまい、大きな解離が残存してしまう恐れがあります。
そのような場合は上行大動脈に加えて弓部大動脈も取り替える必要が出てきます(上行弓部置換術)。弓部を取り替える場合、そこから枝分かれする動脈(頭や腕を栄養する枝が3本分枝します)も付け替える必要が出てくるため、上行置換術に比べ手術はやや煩雑となり、手術時間も長くなります。
上行大動脈から腹部大動脈まで広範囲の大動脈が裂けている場合(このような広範囲の解離は決して珍しいことではありません)、上行置換術にしても上行弓部置換術にしても、裂けた状態の大動脈が一部残ってしまうこととなります。
これは大きな問題とはならないことが多いのですが、退院後外来にて経過を見ていると残った部位が拡大してきたり(動脈瘤化)、そのために数年後に再手術が必要になったりすることがあります。
そのようなことをできるだけ回避するため最近では上行弓部置換術に加えて、下行大動脈の一部にステントグラフトという、人工血管と金網でできたいわば補強のようなものを挿入することが多くなっています。
ツカザキ病院心臓血管外科では急性大動脈解離発症時の救命はもちろんのこと、長期的な大動脈の予後を考え、退院後不安のない状態で生活できる状態、将来追加の治療や手術が必要とならない状態を目指して、積極的に上記のような手術を行っており、良好な成績をあげています。
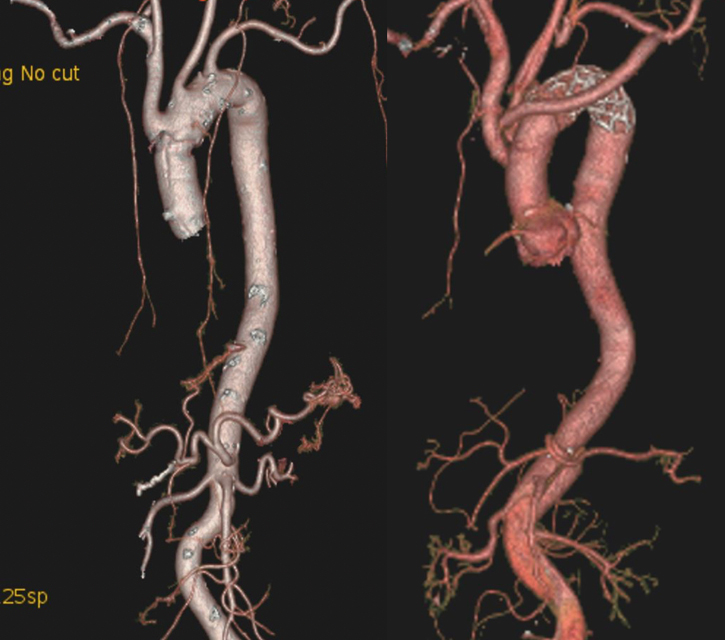
一方スタンフォードB型の場合は緊急手術が必要な場合とそうでない場合があります。緊急手術が必要な場合とは偽腔破裂、解離による大動脈分枝の血流障害、急速に拡大する偽腔径など、手術加療を行わなければ命に関わる場合のことです。
このような場合、開胸手術が必要なこともありますが、多くはステントグラフト内挿術といって、足の付け根の動脈(大腿動脈)から、カテーテルを使用して大動脈内に人工血管と金網でできたステントグラフトを挿入して治療することができます。
基本的に全身麻酔は必要ですが、足の付け根に数cmの傷がつくだけですので、非常に体への負担の少ない治療と言えます。
上記の緊急手術が必要な場合以外のスタンフォードB型では基本的には手術は行いません。
とはいえ当然入院加療が必要で、集中治療室にて安静、血圧の厳格な管理下にて、解離が進展したり手術が必要な状況になったりすることを防ぎます。状態が安定すれば安静度を拡大し、血圧の薬などを調整し退院となり、その後は定期的に外来通院となります。しかし、スタンフォードA型の術後と同様に、中には長期的にみて裂けた大動脈が拡大したり、破裂の危険性が出てきたりすることもあります。その時点で多くは開胸手術が必要となるのですが、最近ではスタンフォードB型発症時点で、どのような方にこのような危険性が高いか分かってきました。
そしてそのような方には発症からしばらくしてから(おおよそ2週間から1ヶ月程度)、上記のようなステントグラフト内挿術を行えば、将来的な大動脈拡大や破裂を予防できる可能性が高くなることもわかってきました。
ツカザキ病院心臓血管外科ではこのような患者様に対して、十分に説明、ご理解いただいた上でステントグラフト治療を積極的に行っており、良好な結果を残しております。
スタンフォードA型であってもB型であっても基本的に順調に経過すればリハビリも含め2週間程度の入院となります。退院後は当然社会復帰が可能ですし、退院後のCT検査を含めた定期的な経過観察は当院外来にて責任をもって継続させて頂いております。
【文責:心臓血管外科 田内祐也】



