弁膜症、低侵襲心臓手術(MICS)、不整脈手術、左心耳閉鎖
心臓弁膜症
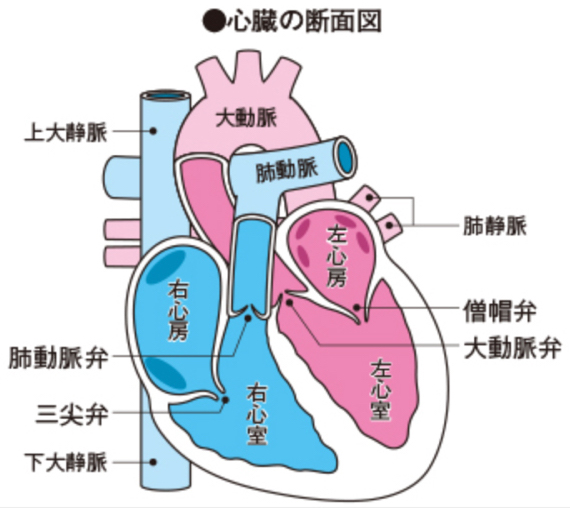
心臓は、全身の循環を行う左心系と肺への循環を行う右心系とに分かれています。またそれぞれが上流の心房、下流の心室というふたつの部屋に分かれるため、心臓は4つの部屋から成り立っています。
それぞれの部屋の出口には心臓弁と呼ばれる一方向弁がついており、循環が円滑に進む構造になっています。弁の働きにより血液は逆流することなく、心臓のポンプ機能によって全身をめぐります。それぞれの弁には名前がついています。
まず左心系に関しては左心房と左心室の間にあるのが僧帽弁、左心室と大動脈の間にあるのが大動脈弁と呼ばれ、右心系に関しては、右心房と右心室の間にあるのが三尖弁、右心室と肺動脈の間にあるのが肺動脈弁と呼ばれます。
これらの弁の機能が悪くなる病気が心臓弁膜症と言われる疾患です。弁の機能が悪くなる状態は大きく分けて2通りあります。弁がうまく閉まらない状態とうまく開かない状態です。弁がうまく閉まらなくなると、一方向弁としての機能が損なわれ、血液の逆流が生じてしまいます。これは閉鎖不全症と呼ばれます。
一方、弁がうまく開かなくなると、狭い通過口を通って血液が循環しなくてはならなくなります。これは狭窄症と呼ばれます。
それぞれの弁にこれらの異常が起こる可能性があるため、一言で心臓弁膜症といっても、その病態は患者様ごとに種々異なります。いずれの状態であっても弁の異常が軽度であれば、症状として自覚することはありませんが、弁の異常が進行するにつれて徐々に心臓への負担が増えていき、心拡大、心肥大を認めるようになり、心不全の症状が出現してきます。
心不全の症状とは、典型的には坂道や階段をのぼる際の息切れ(労作時呼吸苦)や足のむくみなどですが、以前より疲れやすいとか以前できていたことが難しくなってきたなど、一見すると心不全とは思えないような、また歳のせいと思ってしまいがちな状態が、実は心不全の初期症状のこともあるので注意が必要です。
ですから上記のような症状を自覚されている方は一度検査を受けられることをお勧めします。弁膜症の診断には、聴診器による心雑音、胸部レントゲンによる心拡大などがヒントになりますが、最も重要な検査は心臓超音波検査(心エコー)検査です。これは、超音波の働きによって心臓の動きや、弁の機能をみる検査で、患者様の体への負担がかからず、15分程度で行うことができます。
心臓弁膜症の手術
弁膜症の手術は、人工心肺という装置を使用し一時的に心臓を止めて行う必要があります。そのため基本的には胸の真ん中を縦に切開する手術(胸骨正中切開)が必要となります。 最近では症例によって胸骨を切らない低侵襲手術(MICS)を選択することもできます。
悪くなった弁の治療は大きく分けて2通りの方法があります。一つは悪くなった弁を切除し新しい人工弁に取り替える方法(人工弁置換術、もう一つは悪くなった弁を修理し弁の機能を取り戻す方法(弁形成術)です。
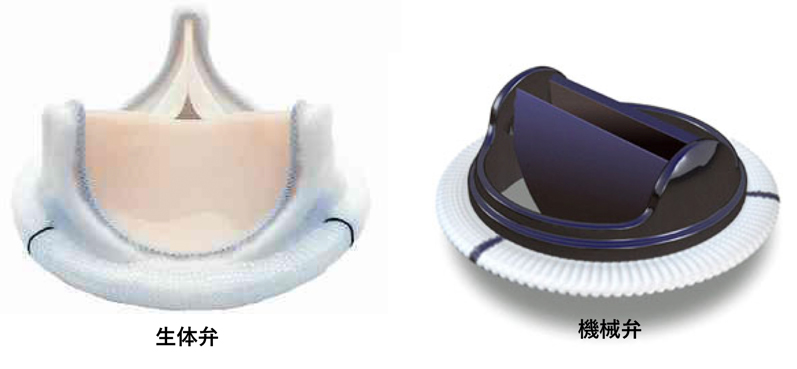
人工弁置換術の場合、人工の弁を移植することになりますが、人工弁には機械弁と生体弁という2種類の弁が存在しそれぞれ特徴があります。機械弁とはチタンやカーボンなどの人工材料から作られた弁で、耐久性に優れており、半永久的に長持ちするとされています。
しかしその反面、弁の開閉部に血の塊(血栓)ができることがあり、それが脳塞栓などの塞栓症のリスクとなるため、血栓予防の抗凝固薬と言われるお薬が生涯にわたって必要となります。
一方、生体弁とはウシやブタの生体組織を使用し作られた弁です。機械弁と異なり血栓の危険性は低いため抗凝固薬の内服は術後3ヶ月程度のみで良いのですが、生体組織という柔らかい素材のため耐久性が劣ります。現状では術後10〜20年程度で劣化することがあり、場合によっては再手術が必要となることがあります。
このようにそれぞれの人工弁にはメリット、デメリットがあり、患者様ごとに相談しどちらの弁を使用するか決定していくことになりますが、基本的には、若年の患者様は機械弁、高齢の患者様は生体弁を選択することが推奨されています。
一方、弁形成術の場合、人工弁を使用せずにご自身の弁を温存するわけですから、耐久性や血栓形成といった人工弁のデメリットを回避することができます。しかし、全ての弁膜症に対して弁形成術が可能かというと、決してそうではありません。弁膜症の中の狭窄症、特に大動脈弁狭窄症では、動脈硬化によって大動脈弁が硬化し、弁の開きが悪くなりますが、そのような状態の弁に対してご自身の弁を温存して弁機能を回復することは現状では困難で、通常人工弁置換術が必要となります。
一方で弁膜症の中の閉鎖不全症、特に僧帽弁閉鎖不全症では、多くの場合、人工弁置換を行うことなく弁形成で治療可能となってきました。一般的には弁形成術が可能な弁膜症に対しては弁形成を行い、形成が困難な弁膜症に関しては人工弁置換を行うという方針が基本的な考え方になります。
しかし例えば、非常に若年でできるだけ人工弁を避けたいなどの強い希望がある患者様などは、形成の難しさが予想されても形成術を選択するといったチャレンジングなケースもあったりします。
このように、患者様ごとに弁膜症の病態、程度、原因を精査し、患者様の生活背景を考慮した上で、治療方針を決定していくことになります。
弁膜症の手術を受けられた患者様は、通常術後2週間程度のリハビリテーションを行い退院することとなります。退院後は定期的な心エコー検査による弁機能のフォローアップが必要となりますが、ツカザキ病院では責任を持って専門外来によるフォローを継続させていただいております。
MICS(ミックス)
MICSとはMinimally Invasive Cardiac Surgeryの略で、日本語では低侵襲心臓手術と言います。近年、患者様への体の負担が少ない手術というのがどの分野においても凄まじい発展を遂げています。胸腔鏡や腹腔鏡といったカメラを使用した手術が有名ですが、心臓外科においてもその流れが進んでおり、特に弁膜症治療において急速に広まりつつあります。弁膜症手術ですから、低侵襲手術とはいっても人工心肺を使用する必要がありますし、当然心臓を止めて手術する必要もあります。
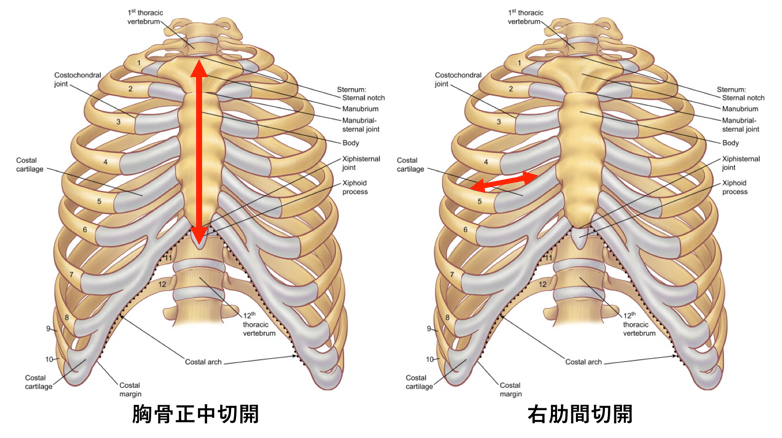
では、どのようなところが低侵襲であるかというと、胸骨を切らない手術だという点です。心臓の手術というのは基本的に、また原則的に胸の真ん中を切開する胸骨正中切開という方法で心臓に到達します。胸の真ん中にはネクタイのような形をした胸骨という骨があり、これを縦に切開する必要があります。切開した胸骨は手術の最後に金属のワイヤーやプレートで閉じて固定するのですが、骨自体が癒合するには月単位の時間がかかります。その間は両腕を使用した力仕事が多少制限されることがあります。
また、高齢の患者様や心臓以外の疾患をお持ちの患者様にとっては胸骨を切開すること自体が負担になってしまうこともあり得ます。これらの問題を解決するために考えられた方法が肋間小切開による方法です。これは、右の肋骨の間を切開しそこから心臓に到達することで心臓の手術を行う方法です。心臓のほぼ全てが手の内に入る胸骨正中切開と違い、右肋間切開では傷も小さいので手術の際の視野が悪くなってしまうため、カメラを補助に使用して手術を行います。視野が限られるということは手術の難易度があがる可能性があるということですが、胸骨を切らない分、患者様にとってはメリットが多く、手術の際の輸血の頻度、量を減らすことができたり、術後の回復が早く入院期間が短くなるなどの利点が報告されています。
しかし、現時点では全ての弁膜症患者様に行える方法ではありません。心臓のポンプ機能が悪い患者様や動脈硬化の強い患者様にとっては、むしろ手術の危険性が高くなってしまうため基本的には適応となりませんし、複数の弁の手術が同時に必要となったり、冠動脈バイパス術が同時に必要となる患者様も適応が困難となります。
ツカザキ病院ではMICSを行っております。ハートチームにて適応を十分に検討した上で、適応のある患者様には積極的にこの方法を提案させていただき、低侵襲手術のメリットを生かした診療を行っていく方針としております。
不整脈手術、左心耳閉鎖術
不整脈という言葉は巷でよく耳にしますが、これは様々な脈の異常の総称です。不整脈の中には脈が速くなるものや遅くなるもの、脈がとんだようになるもの、場合によっては致死的となるものなど多数の種類が存在します。心臓外科で治療の対象となる不整脈は限られており、そのほとんどが心房細動と呼ばれる不整脈です。心房細動は心臓弁膜症に高率に合併することが知られています。
心臓が正常にリズムよく動くためには、刺激伝導系と呼ばれる、いわば心臓の中の電線にうまく電気が流れる必要があります。これは心臓の上から下へと流れており、このため心房→心室、心房→心室といった具合に心房と心室がリズムよく同調して拍動しています(正常のキレイな脈のことを正常洞調律と言います)。
心房細動という不整脈は、この電気の流れに異常が生じ、心房がうまく拍動できずプルプル震えてしまう(細動たる所以です)不整脈です。このため心室への電気の流れが一定でなくなり、脈の不整を自覚します。また脈が速くなりやすく、動悸を自覚することも多いですが、逆に脈が遅くなりすぎることもあります。
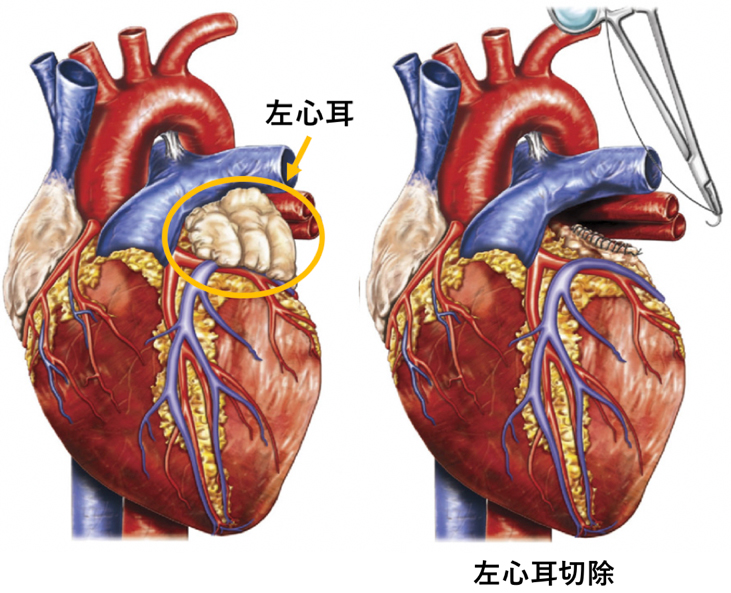
また、心房の拍動がなくなるため、心臓全体のポンプ効率も若干落ちてしまうため、もともと心臓のポンプ機能が悪い方などでは運動耐容能が落ちてしまうことも考えられます。このように症状として多くの問題となる心房細動ですが、もっとも忌み嫌われる問題が、心房内血栓およびそれに伴う脳梗塞です。心房がうまく拍動できなくなってしまうため、心房の中で血流が淀んだ状態になってしまいます。特に左心房には左心耳と言われる盲端の構造があり、その中の血流は極端に落ちてしまうため、血栓という血の塊ができてしまうことがあります。
これが血流に乗って心臓から流れていくと、臓器の動脈に詰まってしまいます。流れ着く臓器の種類によって様々な症状が生じますが、これが脳であった場合、脳梗塞を引き起こすことになります。脳梗塞を起こしてしまうと、麻痺などを生じ、それが後遺症として残ることで患者様のその後の生活に多大な影響を与えることとなります。これは大きな問題ですので、心房細動の患者様は血栓予防のために抗凝固薬の内服が必要となります。
この心房細動は外科的に治療することが可能な不整脈です。不整脈手術といい、異常が生じた心房の電気の流れを熱凝固や冷凍凝固によって焼き切ることで正常に戻そうとする手術です。残念ながら全ての患者様に効果がある治療ではないのですが(心房細動の期間が長い患者様やそのために心房が高度に拡大してしまった患者様は効果が出にくくなります)、心房細動が治るメリットは上記のように大きいので、積極的に行うべき治療です。また同時に血栓のできやすい左心耳という構造を外科的に閉鎖、または切除することが可能です。心房細動が持続してしまう場合でも左心耳がなくなると、血栓のリスクは大幅に減らすことが可能です。
ツカザキ病院では弁膜症を含め心臓の手術を受けられる患者様が心房細動であった場合、積極的に不整脈手術を行う方針としております。また不整脈手術を行うかどうかによらず、原則的に左心耳は閉鎖または切除する方針で提案させていただいております。
【文責:心臓血管外科 田内祐也】



