
ピックアップ Pickup / Column
大腸がんの治療のお話
みなさんこんにちは!ツカザキ広報編集部です!(*’ω’*)
今回はツカザキ病院 消化器外科 主任部長の森本医師による「大腸がんの治療のお話」を動画でご紹介いたします。
※動画には音楽・音声が入っております。再生場所や音量にお気をつけください。Wi-Fi環境での閲覧を推奨します。
動画を見ることができない方のために、動画の内容を文章で読んでいただけるよう下記に記載しています。
・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・
こんにちは。ツカザキ病院消化器外科の森本と申します。
今回は大腸がんについて、消化器外科の立場から主に治療についてのお話しをさせていただきます。
消化器内科で大腸内視鏡検査を受けられて大腸がんと診断されると、大腸がんの進行度を調べるために、主にCT検査や場合によってはMRI検査、PET-CT検査を施行します。
進行度は、3つの要因で決定されます。
進行度を決める3つの要因
1. 腫瘍がどの程度腸の壁を深く潜っているか
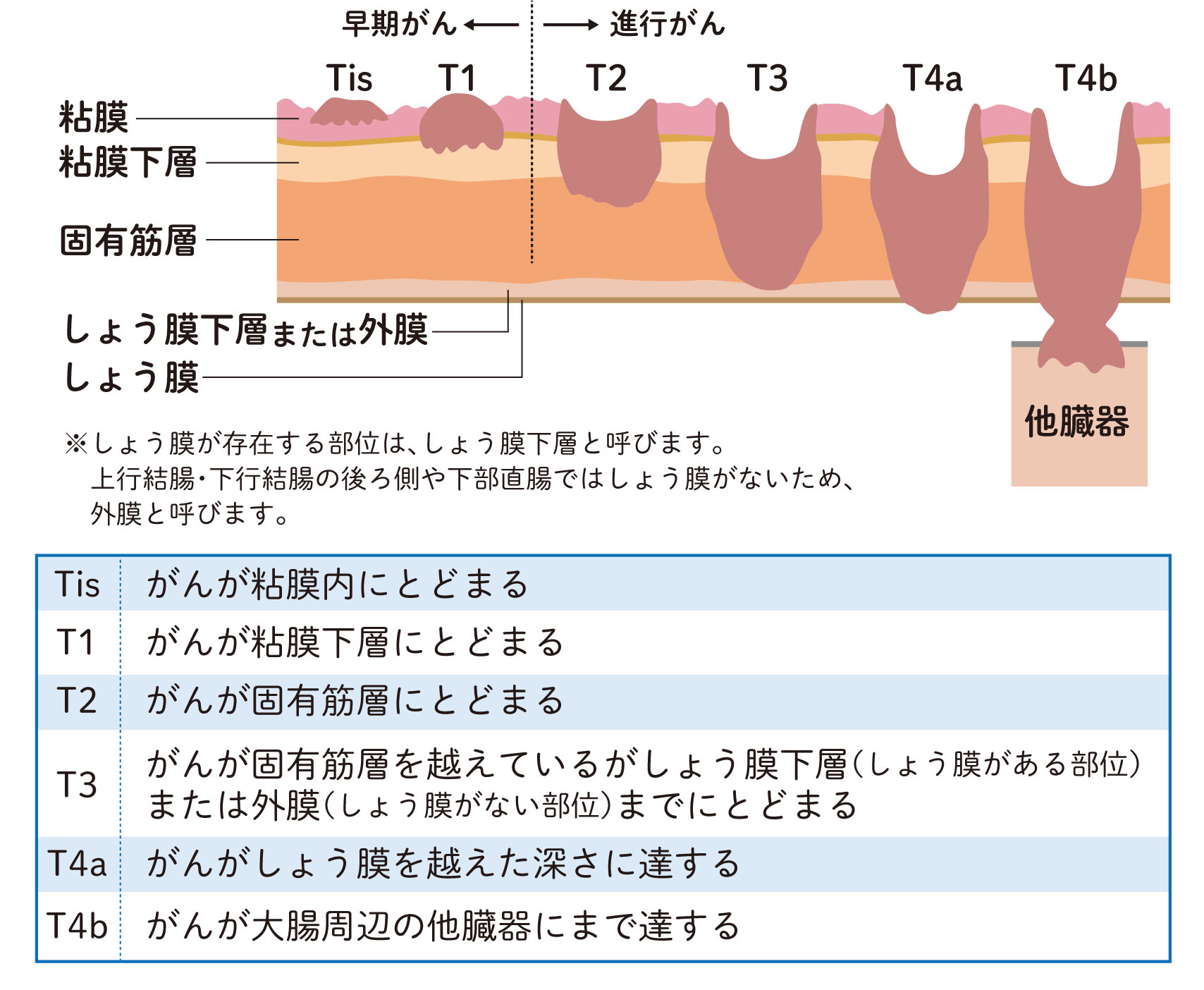
図に示すように、大腸がんは粘膜から発生して、進行すると腸の壁深く潜っていきます。
深く潜るにつれてリンパ管にがん細胞が入り込んでリンパ節に転移したり、血管にがん細胞が潜り込んで血流にのって肝臓や肺など全身の臓器に転移する可能性が高くなります。
また、腸の壁をぶち抜いてしまうと、腸に穴があいて腹膜炎になったり、小腸や尿管、膀胱など他の臓器に広がってしまったり、おなかの中にがん細胞が散らばってしまう腹膜播種(ふくまくはしゅ)という転移を起こしてしまうことがあります。
腫瘍がどの程度腸の壁を潜っているかは、進行度を決める一つの要因になります。
2. リンパ節に転移がないかどうか
図に示すように、大腸がんが存在する場所によって転移しやすいリンパ節の場所が決まっています。
例えば、ここのS状結腸に大腸癌があれば、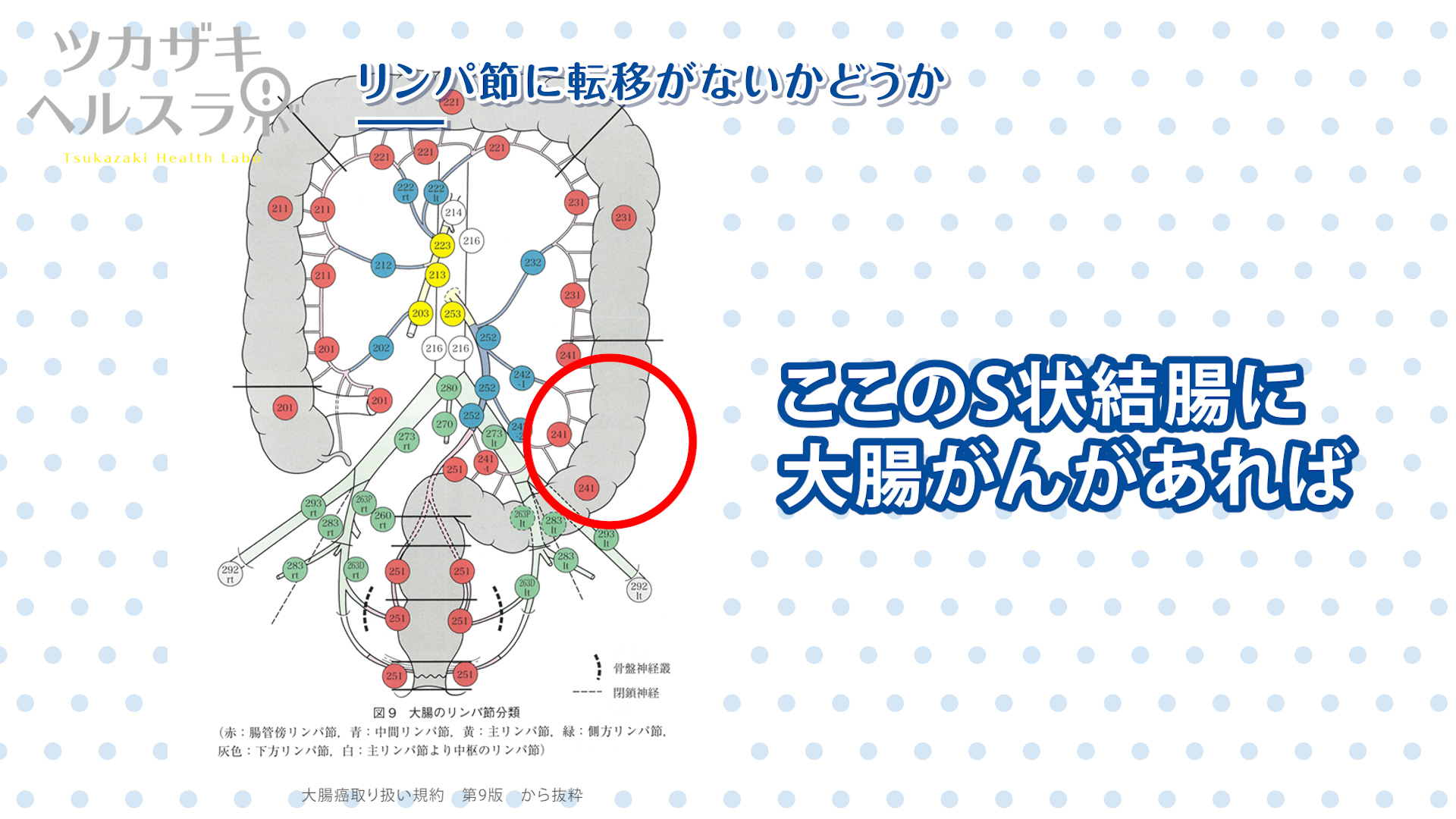
ここのリンパ節に転移しやすいことになります。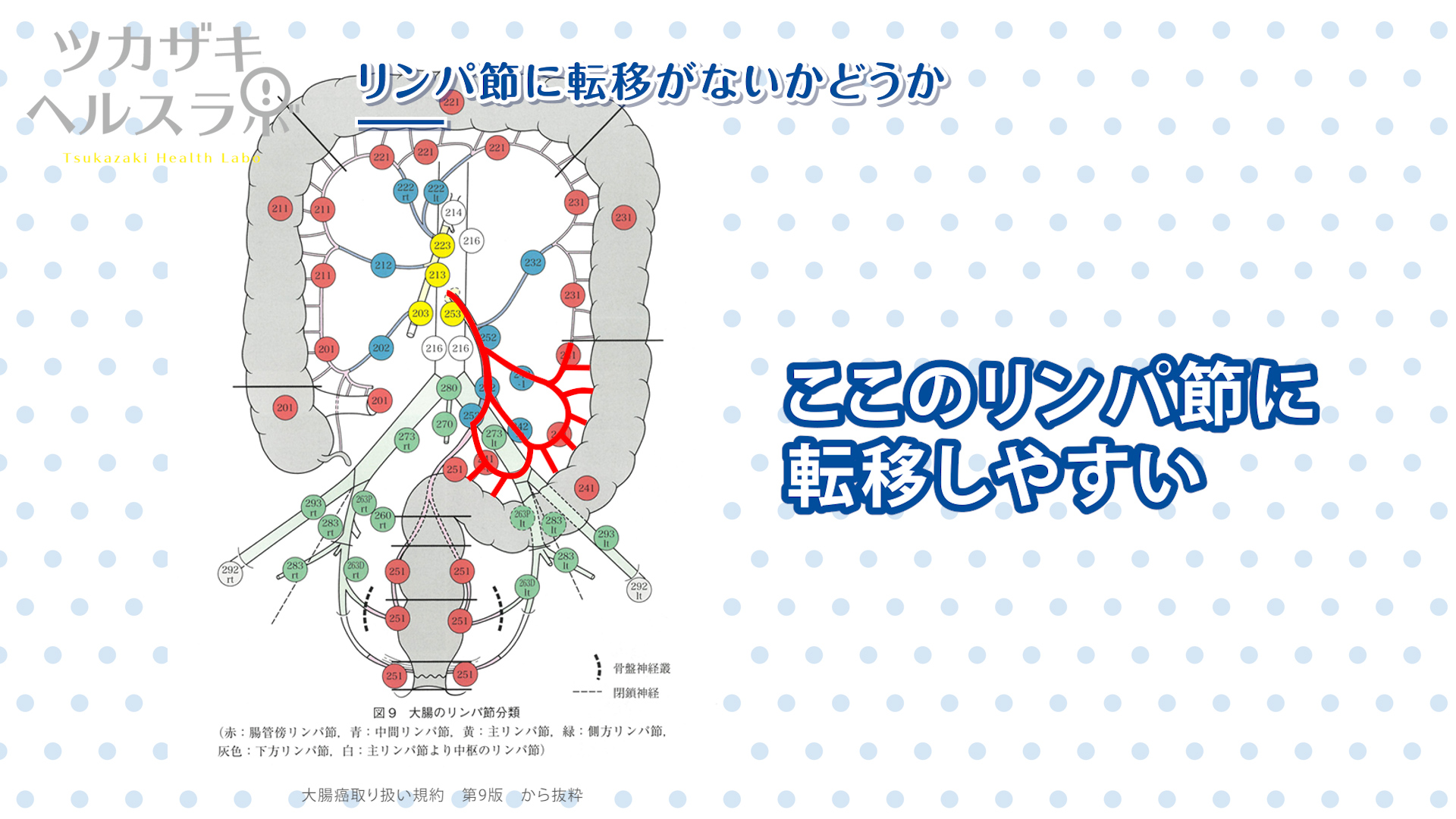
大腸がんが存在する腸の一番近くから離れていく方向へ進むにつれて、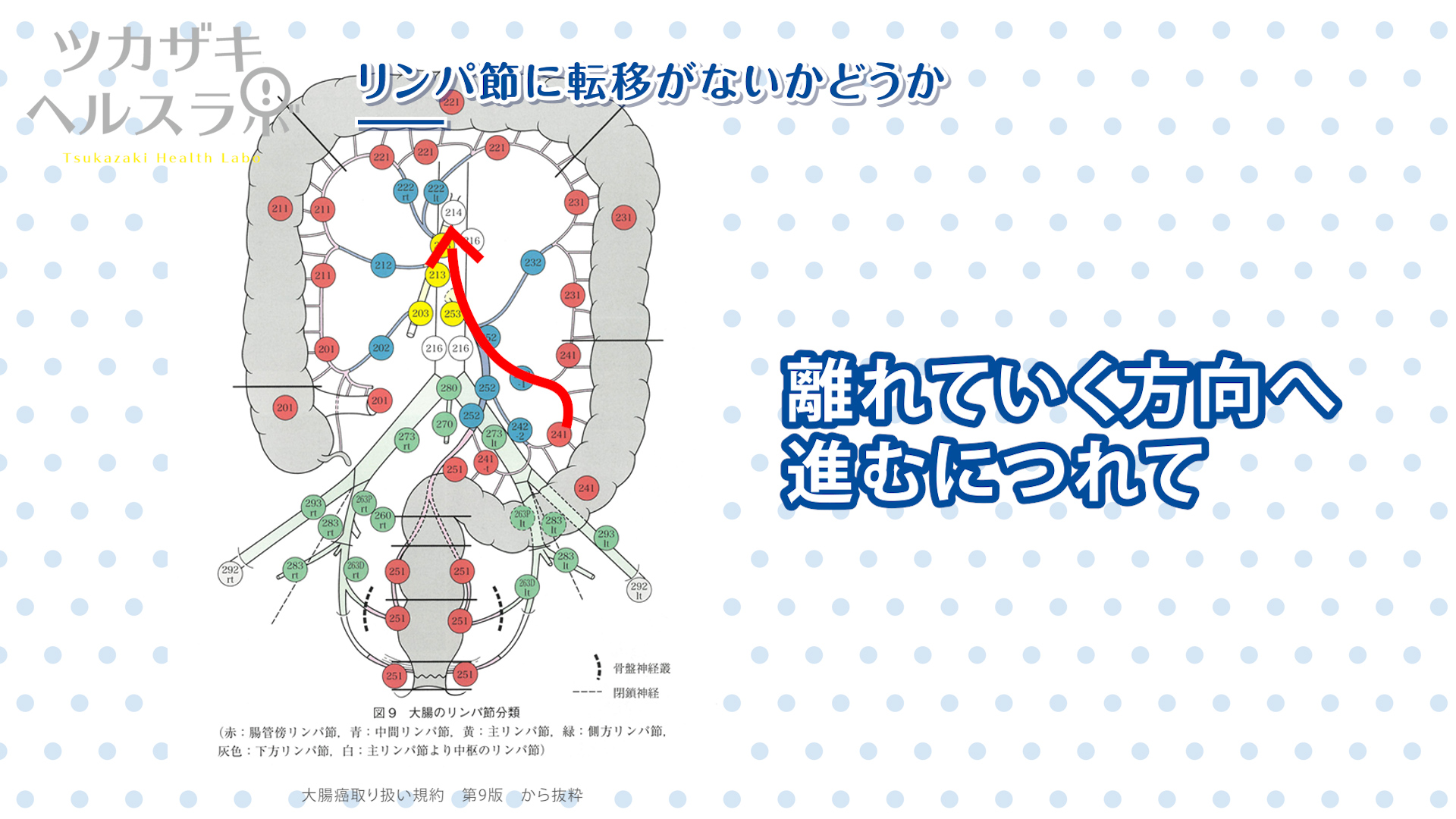
またリンパ節転移の個数が増えるにつれてリンパ節転移の程度も進んでいることになります。
3. 肝臓、肺、腹膜などの他の臓器に転移していないかどうか
以上の3つの要因を診断して、進行度に応じてふさわしい治療方針を考えていきます。
ふさわしい治療方針を考える上で最もよりどころとなるのが、大腸癌治療ガイドラインになります。
これは、大腸がんの標準的な治療方針を示して、どこの病院で治療しても方針に大きな差がないことを目的として作成された指針です。
次に、進行度に応じた主な治療方針についてお話をさせていただきます。
進行度に応じた主な治療方針
■腫瘍の潜り具合が極めて浅く、リンパ節に転移がないと判断された場合
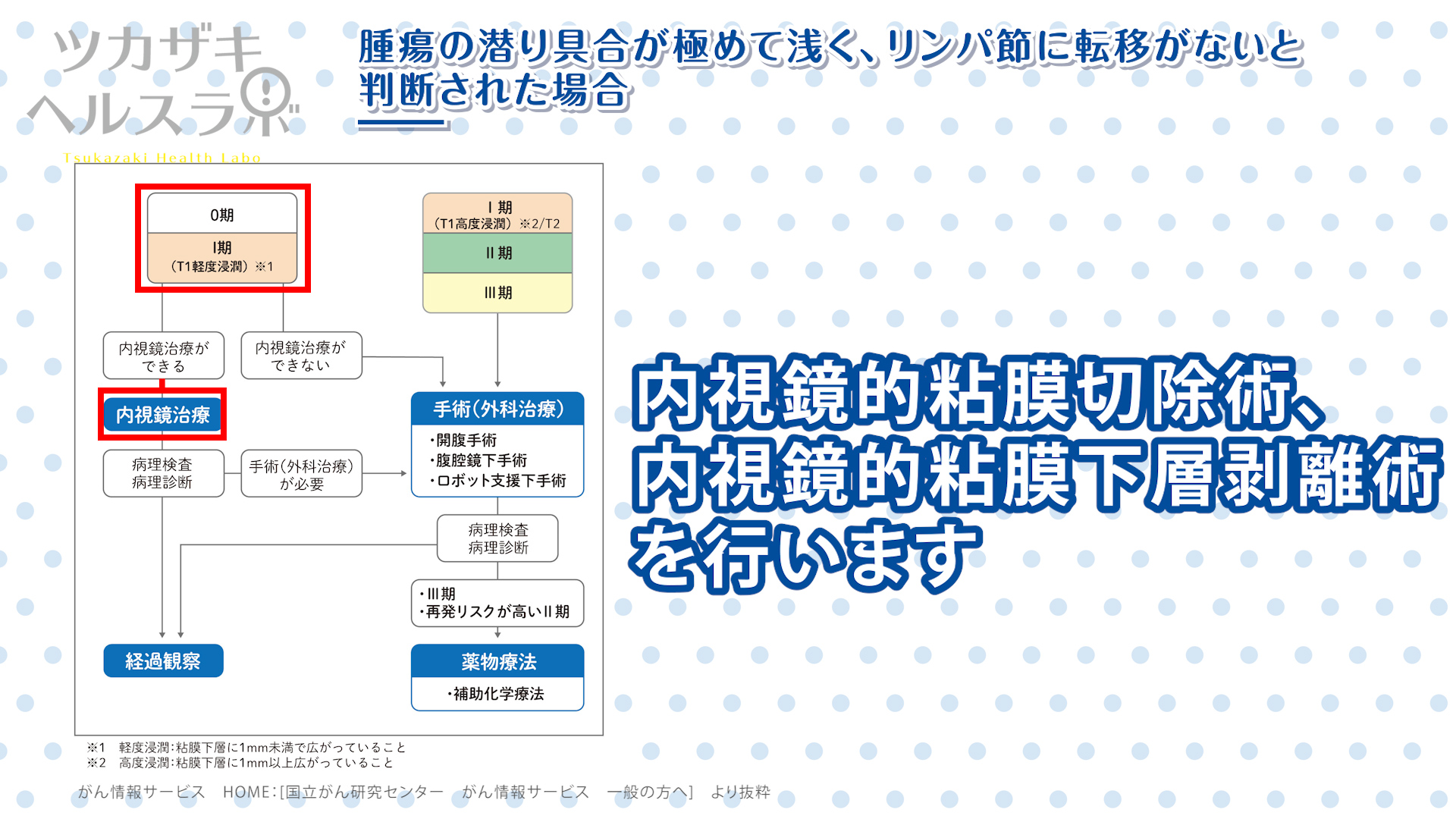
- ステージ0あるいはステージIの一部は、大腸内視鏡を使って腫瘍切除(内視鏡的粘膜切除術、内視鏡的粘膜下層剥離術)を行います。
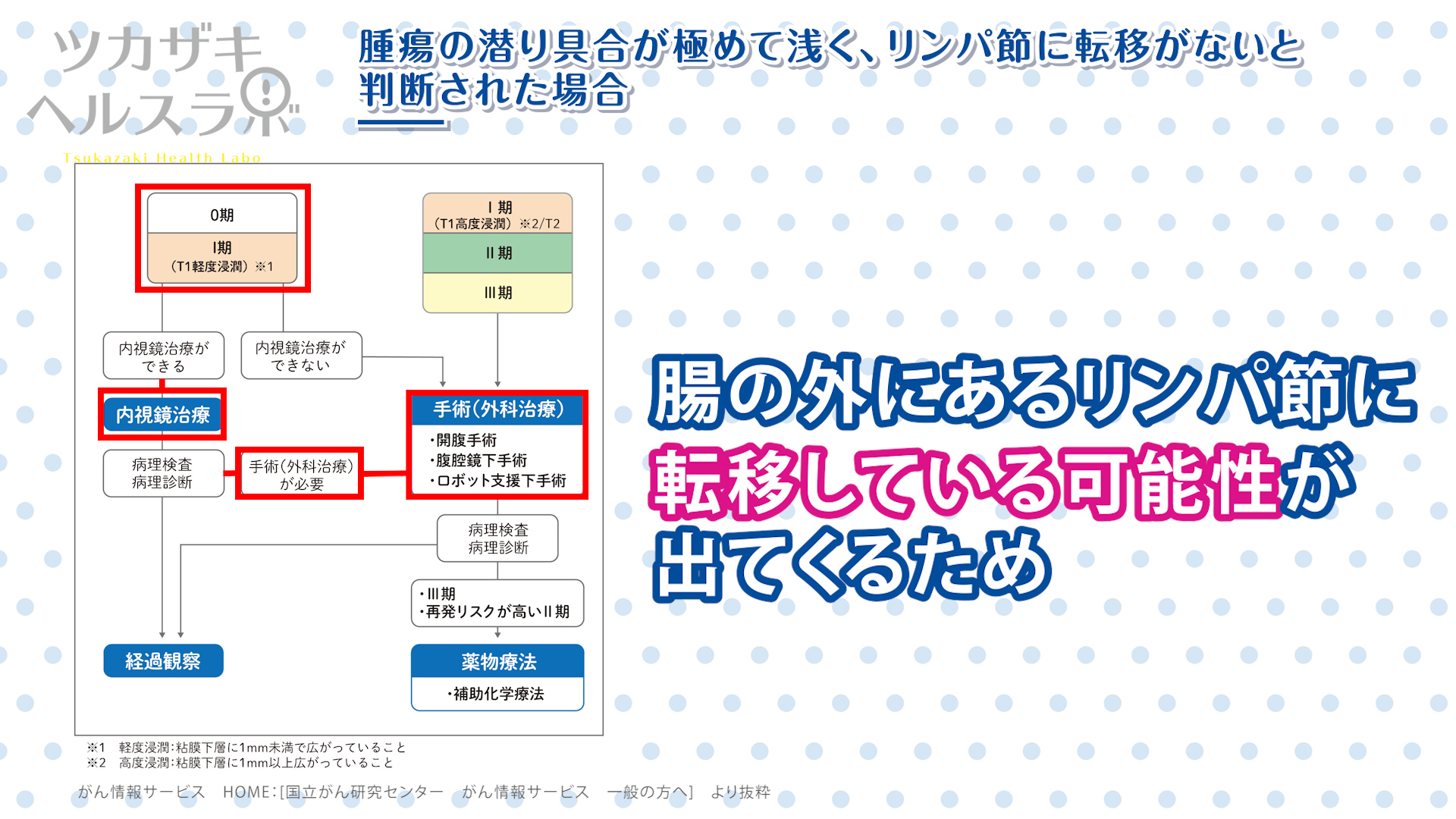
- 手術で腸を切除せずに完治が目指せる治療ですが、切除した腫瘍を顕微鏡の検査に提出して、基準よりも潜り具合が深いと診断された場合、腸の外にあるリンパ節に転移している可能性が出てくるため、手術が勧められます。
■腫瘍がある程度潜っていたり、リンパ節転移があるが、肺、肝臓、腹膜など他の臓器に転移がない場合
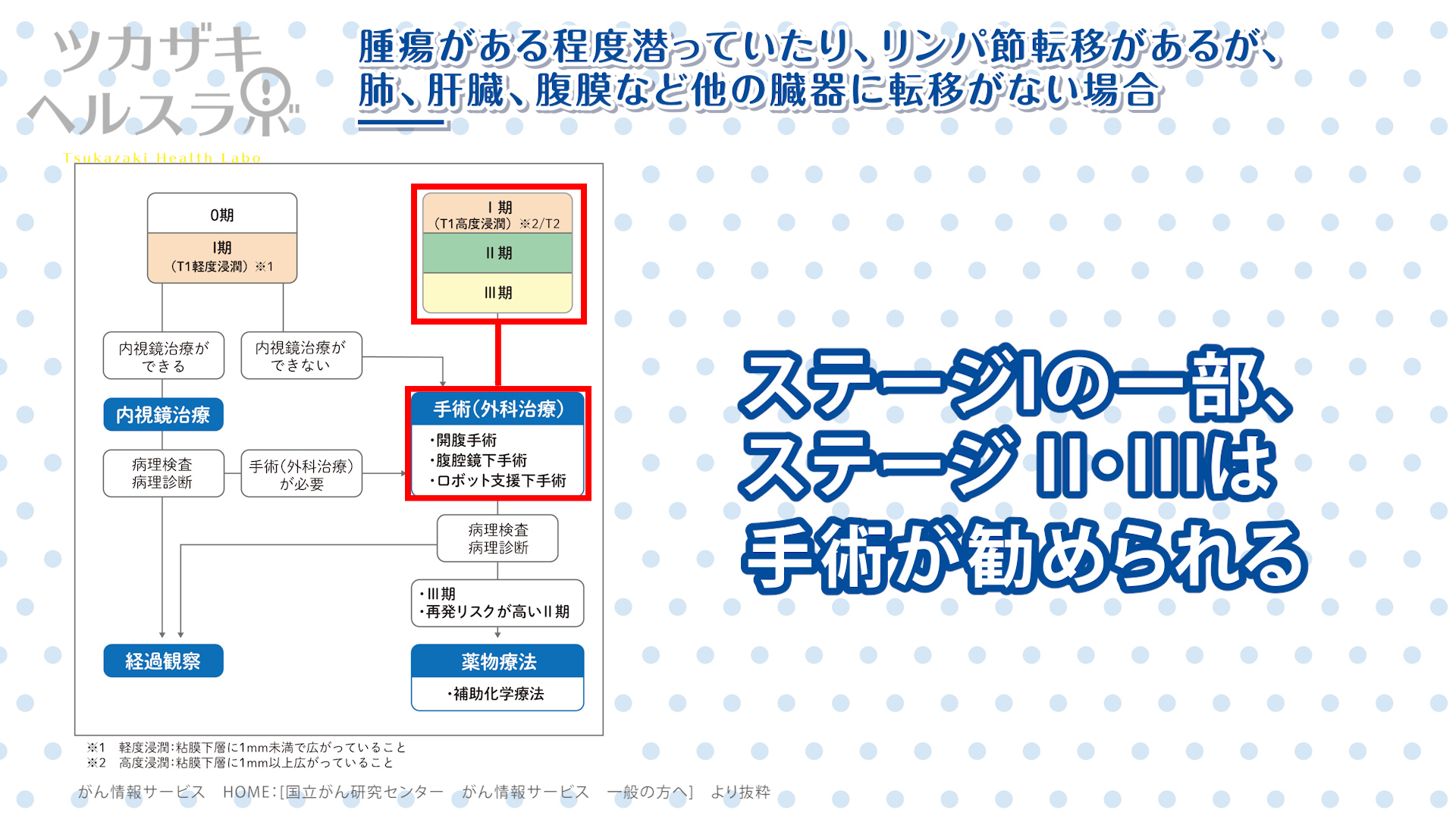
- ステージIの一部、ステージII, IIIは、手術が勧められます。
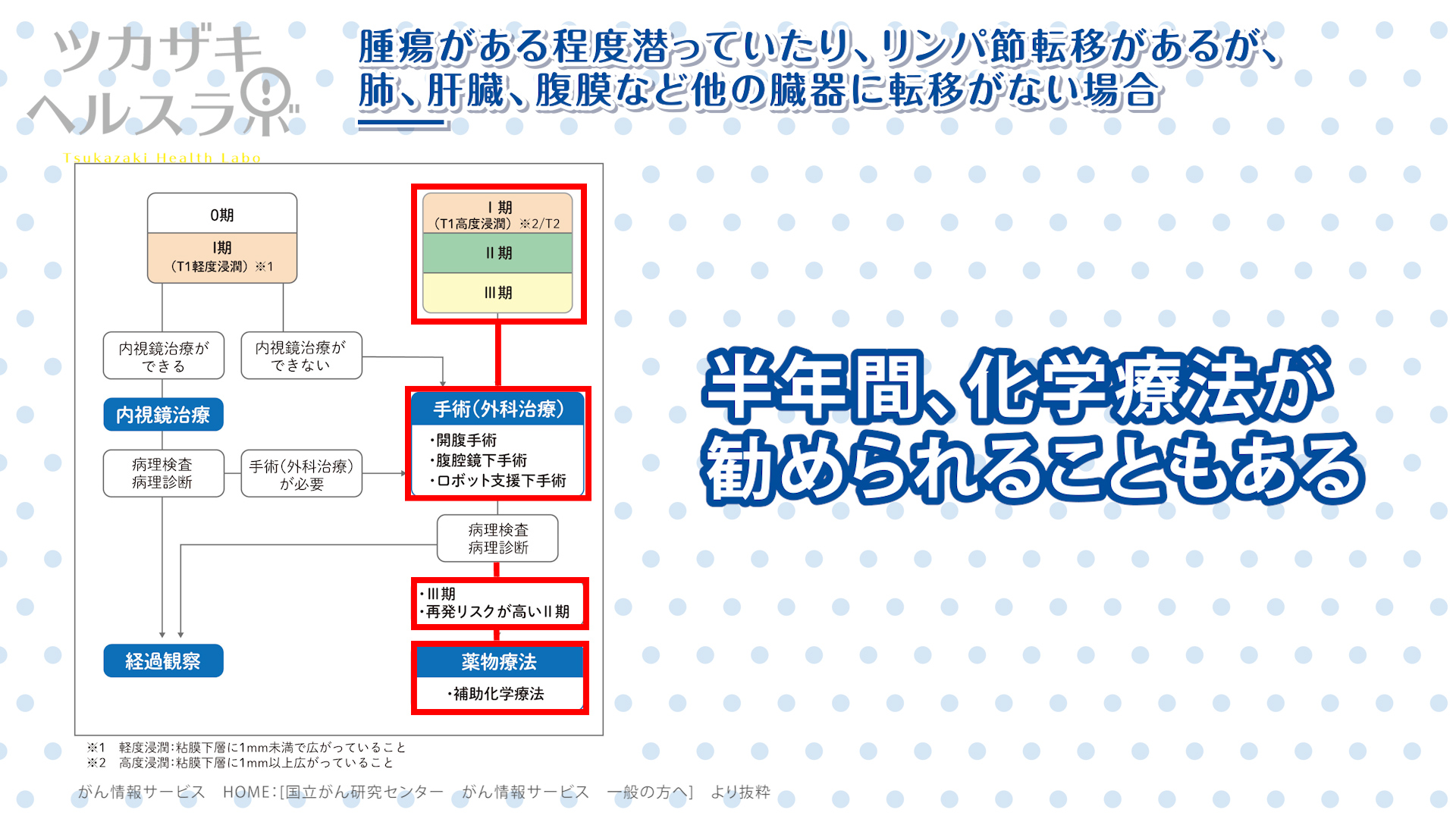
- 顕微鏡の検査結果次第では、術後に 再発予防のために半年間の化学療法を施行することが勧められます。
-
■肝臓、肺、腹膜など他の臓器に転移がある場合
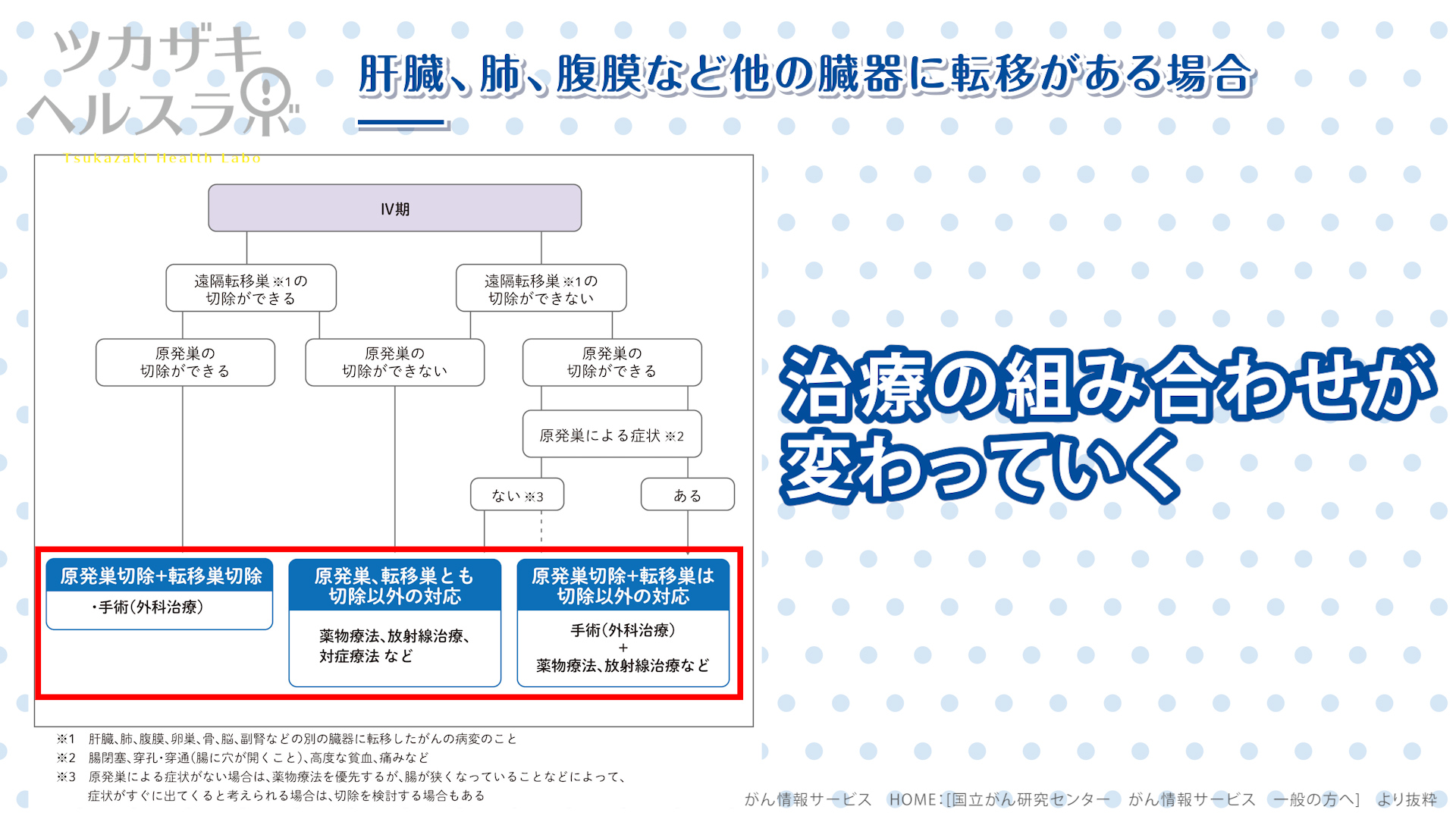
- ステージIVでは、手術と化学療法、放射線治療を組み合わせて治療をすることが勧められます。
-
この図で示されるように、転移している臓器の腫瘍が手術できれいに取り切れるかどうか、おおもとの大腸がんがきれいに手術で取り切れるかどうか、大腸がんによる腸閉塞や腸に穴があく、高度な貧血や痛みがあるかないかによって、治療の組み合わせを考えていきます。
このように、まずは治療ガイドラインに則って治療方針を考えていきますが、
- 持病や過去の病気の治療歴
- 年齢
- 日常生活の活動度
- 患者さんの希望や治療に対する考え方
も考慮して、治療方針を相談していくことが大切です。
次に手術の方法に関してお話しします。
大腸がんの手術について
大腸がんの手術では、リンパ節を含めて腫瘍のある腸管を切除し、切除したあとの残った腸管をつなぎなおす吻合という操作を行います。腸管をつなぎなおすことができない場合は人工肛門をおなかに作ります。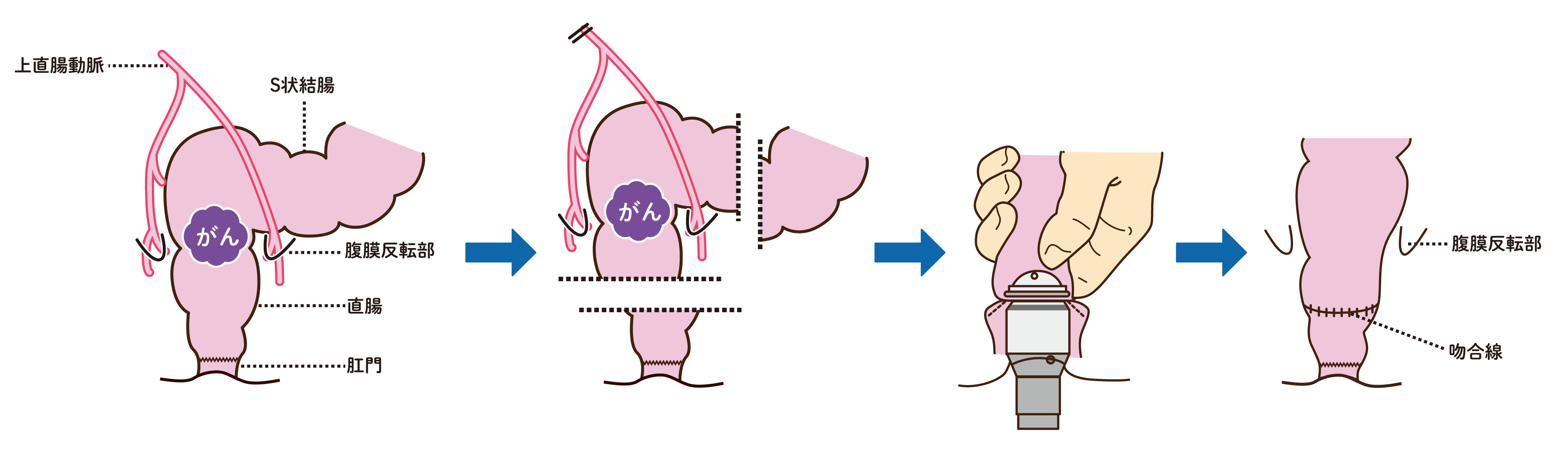
その手術を行う方法として、開腹手術、腹腔鏡手術、ロボット支援手術の3種類があります。
3種類の手術方法
開腹手術

1番古くから施行されている方法です。おへその上から下腹部までおなかを切開して、直接手で臓器をさわって手術をします。
■ 利点
大きくおなかを開けているため、広い視野のもと、手で直接臓器を触れることにより、
・手術する場所を見せやすくできる
・とっさの出血や臓器損傷に対応しやすい
・手術時間が3種類の方法の中では1番短い
ことなどがあります。
▲ 欠点
おなかの創(きず)が大きいため、
・創の痛みは最も強い
・腸の動きの回復に時間を要するため、離床や食事摂取の進み具合は3種類の中では1番時間がかかる
・3種類の中では出血量や創の感染が多い
と言われています。
腹腔鏡手術
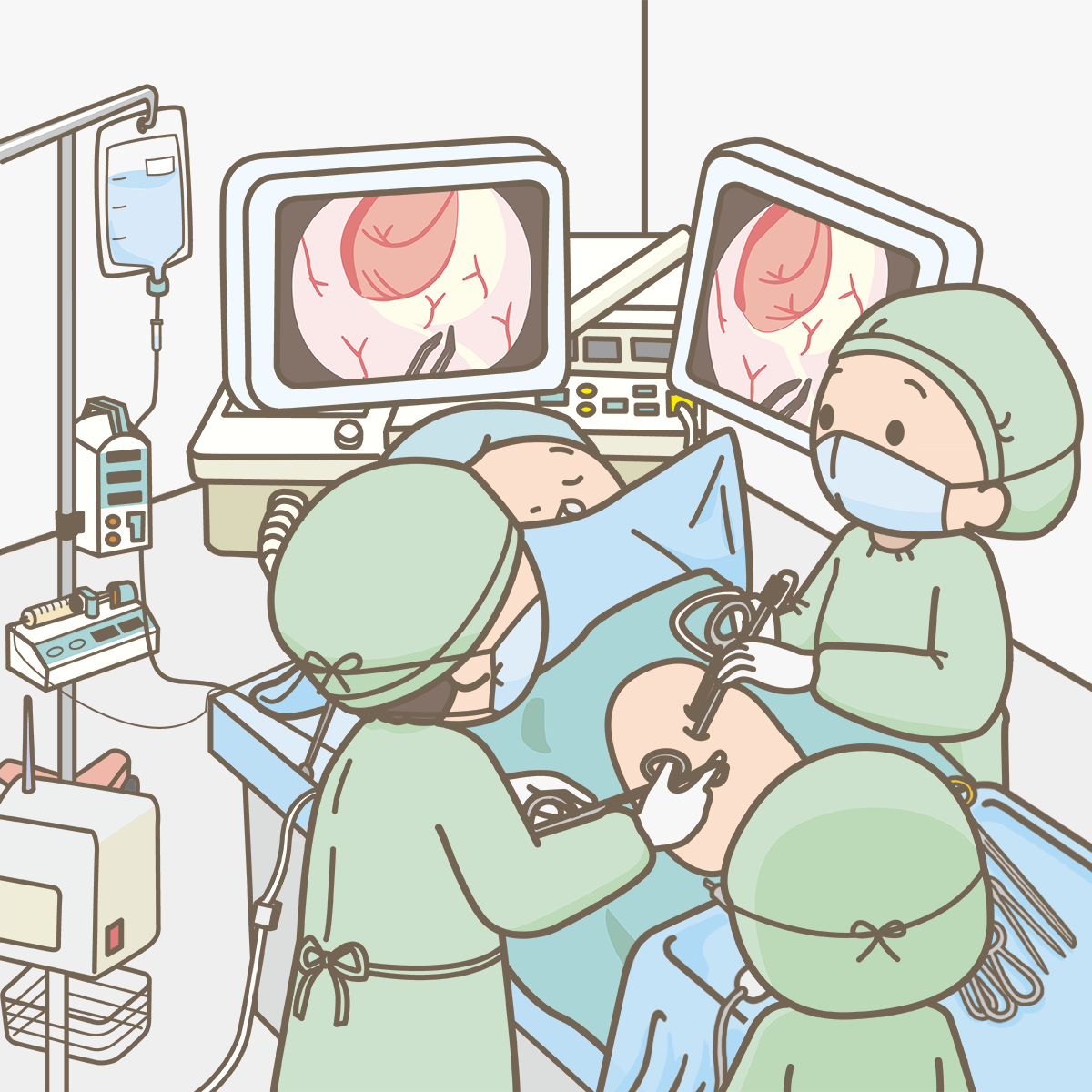
おなかに1cm前後の穴を5か所あけて、おなかを二酸化炭素で膨らませ、腹腔鏡をおなかの中にいれて、おなかの中の様子をモニターにうつしだしてそれを見ながら手術をする方法です。今では、多くの病院に普及している方法です。
■ 利点
・おなかの創が小さいことによって、創の痛みは軽減され、腸の動きの回復も早いため、
離床や食事摂取の進み具合は開腹手術に比べて早い
・手術する場所を腹腔鏡で拡大してみんなでモニターで見ることができる
・細い血管や神経を確認することができ、切るべきもの、残すべきものを区別して繊細な手術を行うことができる
その結果、出血量が少なく、排尿機能や性機能などの機能温存が図れます。
▲ 欠点
開腹手術と違って限られた視野の中で、直接手で臓器を触らずに長い棒の先にはさみや電気メスがついている鉗子(かんし)という道具を使って手術をするため、
・開腹手術と異なる技術が必要
・繊細な手術操作を行う分、時間がかかる
ことが多いです。
ロボット支援手術
2018年から直腸がん、2022年から結腸がんに対してロボット支援手術が保険適応となり、大腸がんの手術において広まりつつある方法です。当院でも2023年12月から直腸がんに対して、2024年12月から結腸がんに対してロボット支援手術を施行しています。
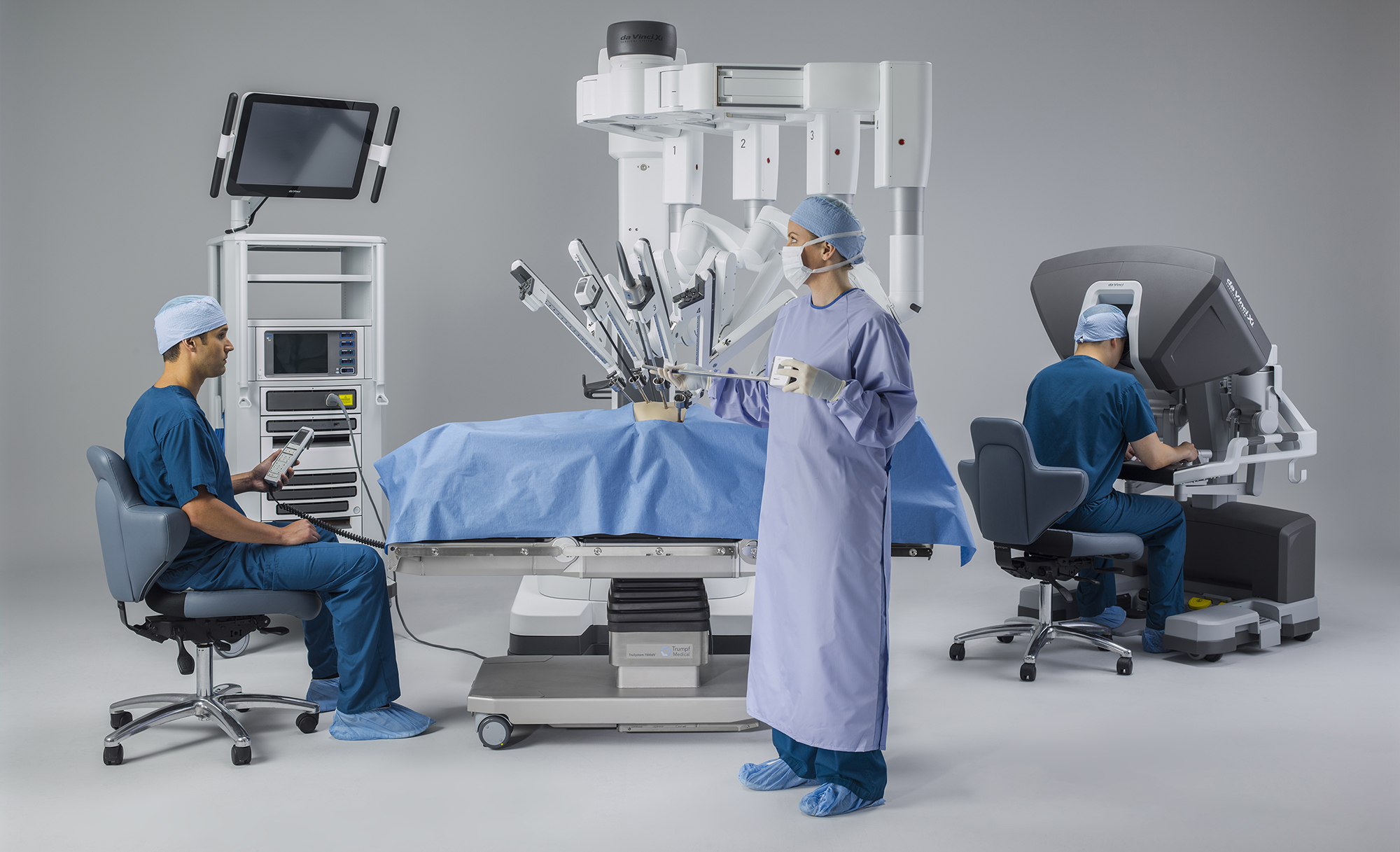
ロボットと名前はついていますが、ボタンを押せば自動的にロボットが手術をしてくれるわけではなく、人間が手術操作を行っています。ロボットによるさまざまな機能によって人間の手で操作する腹腔鏡手術をさらに進化させた方法です。

腹腔鏡手術で使用する道具(鉗子)は先が曲がらないため、直線的な動きしかできず、狭い場所や奥深い場所では可動制限によって手術操作が困難になることがありました。しかし、ロボット支援手術の道具(鉗子)には多数の関節がついており、先端の自由度が上がったことによって人間の手以上の可動域を得ることができ、複雑な動きが可能となりました。
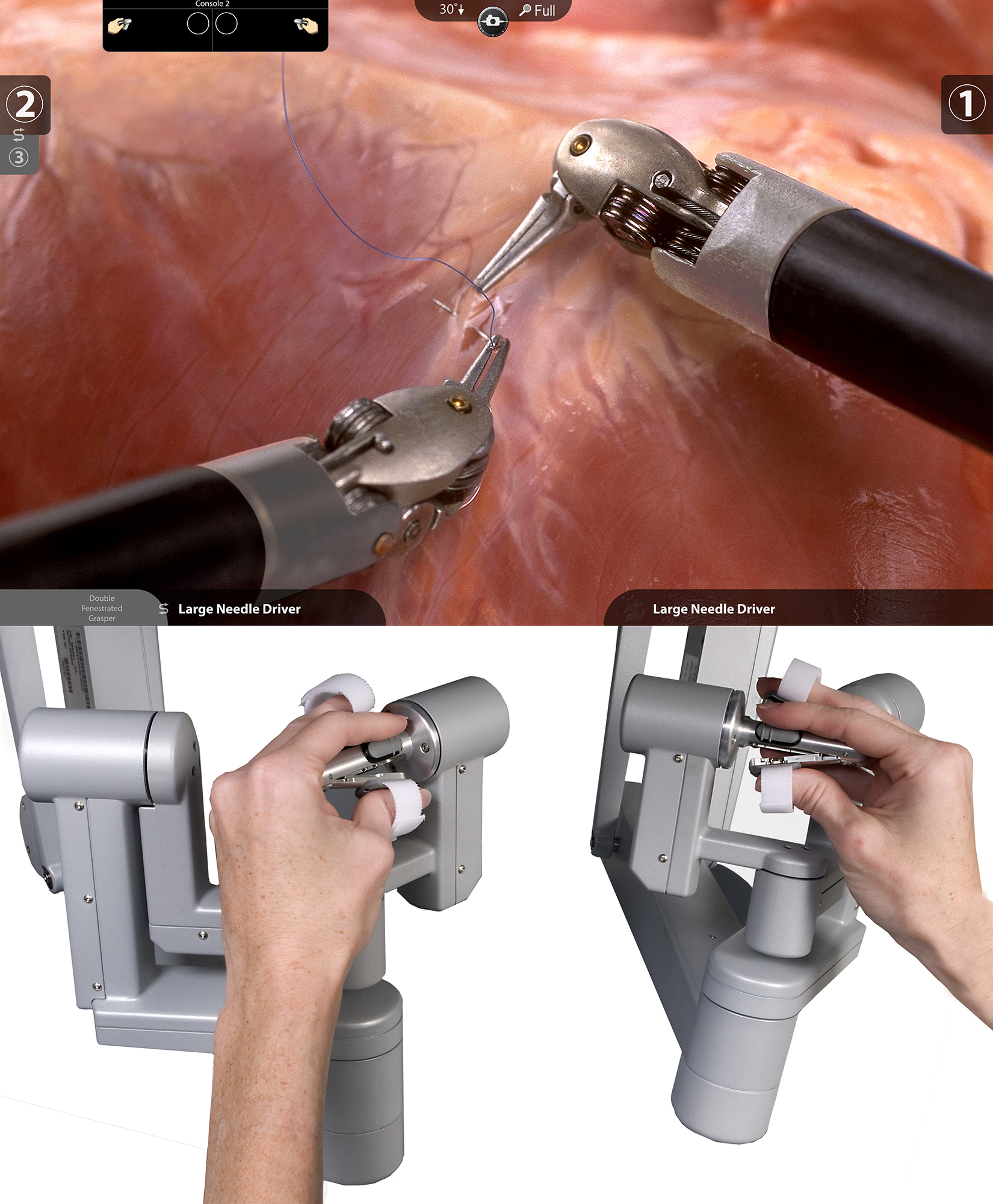
また、手術では非常に細かい作業をするときに、術者の手が震えてしまうことがありますが、ロボット支援手術で使用する道具には手ぶれ防止機能があるため、震えることがありません。さらに、高画質で3次元立体画像を映し出し、肉眼では見えないような微小血管や神経などが立体的に見ることができます。
このような機能を活かすことによって、腹腔鏡手術の弱点を補い、さらに繊細な手術により出血量の減少、機能温存を期待することができます。
一方では、腹腔鏡手術に比べて、ロボットのセッティングや手術道具の出し入れに時間がかかる、術者が助手の役割や腹腔鏡を操作する役割も果たすため、慣れるまでは手術時間がかかると言われています。
以上の3種類の手術方法があり、それぞれ利点、欠点があるため、どの方法を選択するのが良いかは患者さんによって異なることがあります。
状態が許すならば、より低侵襲手術である腹腔鏡手術、ロボット支援手術が勧められますが、
例えば、
・心臓や肺の機能が低下しておりできるだけ手術時間を短くしたい場合
・過去の手術の影響でおなかの中で腸同士が引っ付いたり、腸とおなかの壁が引っ付いたりする術後癒着が広範囲にわたる場合
・腫瘍が尿管や大血管、小腸など周囲臓器に広がっている場合
などは開腹手術を勧めることがあると思います。手術方法に関しても、患者さんの状態に合わせて考えていくことが大切だと思います。
以上、消化器外科の立場から主に大腸がんと診断されたあとの治療についてお話をさせていただきました。
まとめ
・大腸がんの進行度は3つの要因で決まる
1. 腫瘍がどの程度腸の壁を深く潜っているか
2. リンパ節に転移がないかどうか
3. 肝臓、肺、腹膜などの他の臓器に転移していないかどうか
・手術方法は「開腹手術」「腹腔鏡手術」「ロボット支援手術」の3種類がある
・治療方針や手術方法は患者さんの状態に合わせて考えていくことが大切
この記事が気に入ったらお友達にシェアしよう!
ツカザキ病院とお友達になりませんか?
LINEでお友達になると…
休診案内や、お役立ち情報、市民公開講座開催情報など
最新情報をお届けいたします(*^▽^*)


