下部消化管は小腸(空腸/回腸)、大腸(盲腸、結腸、直腸)に分かれており、小腸は食物の消化、吸収(主に栄養素)、運搬を、大腸は食物の吸収(主に水分)、運搬を担っています。
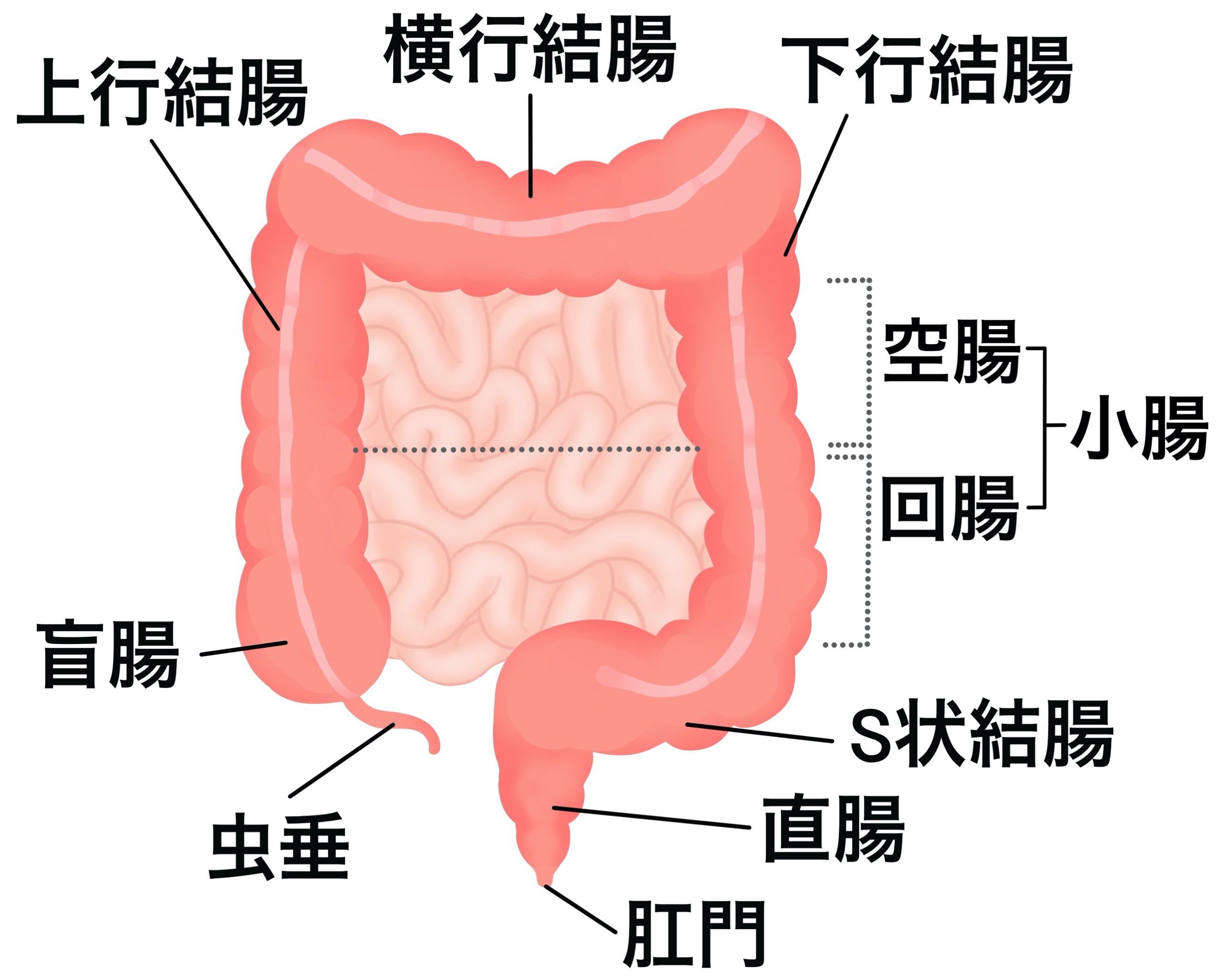
下部消化管(小腸・大腸)の主な診療疾患について
| 疾患分類 | 疾患内容 |
|---|---|
| 小腸疾患 |
小腸炎 小腸腫瘍 小腸イレウス(腸閉塞) クローン病 |
| 大腸疾患 |
虚血性腸炎 大腸イレウス |
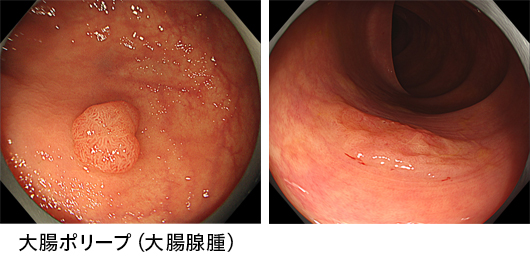
大腸ポリープ(大腸腺腫、過形成性ポリープなど)
大腸にできるイボのような隆起性の病変を大腸ポリープといいます。ポリープの種類は様々ですが、非腫瘍性(悪性にならない、もしくは、なりにくい)のものには過形成性や炎症性といわれるものがあります。腫瘍性(悪性になる可能性がある)には大腸腺腫があり、大腸ポリープの約8割を占めるといわれています。
一般的に、大腸腺腫は数年間かけて徐々に大きくなりがんに移行するタイプが9割を占めていることから、代表的な大腸がんリスク因子とされています。そのため、予防的な切除を積極的におすすめしています。小さな病変の担癌率(ポリープ内にがんを含む確率)は、5mm以下の病変で0.3%前後、6~9mmの病変で3%前後と報告されています。そのため腫瘍の大きさが5mmを超えてきた病変については切除することが推奨されています。
大腸ポリープはほとんどが無症状であるため、実際に下部消化管内視鏡、いわゆる大腸カメラを行わないと、あるかないかの判断が困難です。検診で行う便潜血検査が普及はしていますが、がんに対する感度(がんがある場合に陽性となる確率)は80%程度あるものの、ポリープの感度は10-50%と低いため、便潜血検査が陰性であっても内視鏡検査でポリープや早期がんが発見されることは多くあります。
一方、2年毎に内視鏡検査を受けることで早期発見・治療ができる可能性が高いと考えられており、当院でも定期的な内視鏡検査をおすすめしております。最低限、便潜血検査で陽性になった場合には、必ず大腸の精密検査【大腸内視鏡検査(大腸カメラ)】を受けるようにしてください。
また、大腸がんの発見のための定期的な内視鏡検査では3年以上あけてしまうと大腸がんが進行した状態で見つかる可能性が高くなるとされます。当院では初回のみ1年後、その後は2~3年ごとに検査を行うことを推奨しています(ただし内視鏡所見によっては、1年後の検査をお勧めする場合もありますので、おおよその目安とお考えください)
内視鏡検査、治療の詳細は内視鏡センターのページをご参照ください。
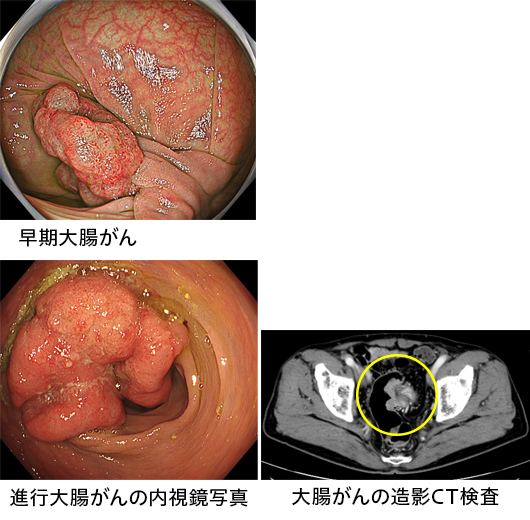
大腸がん
大腸がんは、早い段階では症状が出ることは少なく、かなり進行しても無症状の場合もあります。代表的な症状としては、体重減少、食欲不振、腹痛、便通異常(便秘、下痢、便が細いなど)、血便などがあります。ただし、これらの症状は大腸がん特有の症状ではなく、腸炎でも起こります。そのため医療機関を受診したうえで検査を受けることが重要です。
また、進行大腸がんが大きくなると、便の通り道である結腸、直腸を塞いでしまうことがあります。これにより腸閉塞をきたし、お腹の張りや痛み、吐き気、嘔吐などが出現します。この状態で大腸検査を受けるとさらに症状が悪化しますので、便やガスが全く出ていない状態が続く場合には、もちろん通常の便秘の可能性もありますが、一度ご相談ください。
大腸がんの診断には、下部消化管内視鏡検査(いわゆる大腸カメラ)が有用です。CT、MRI、PETなどの検査はそれなりに大きくなった大腸がんを偶発的に発見できることはありますが、一般的には早期大腸がんを発見することは困難です。これらの検査は主に病気の広がりを検査し、治療方法を決定することに役立ちます
大腸がんは大腸の粘膜から発生する悪性腫瘍で、病気の進行度(病期、ステージ)によって治療方針が異なってきます。大腸がんの進行度は、がんが大腸の壁のどの深さまで進んでいるか(T、深達度)、リンパ節転移がどの程度あるか(N、リンパ節転移個数)、遠くの臓器への転移があるか(M、遠隔転移)で決まります。
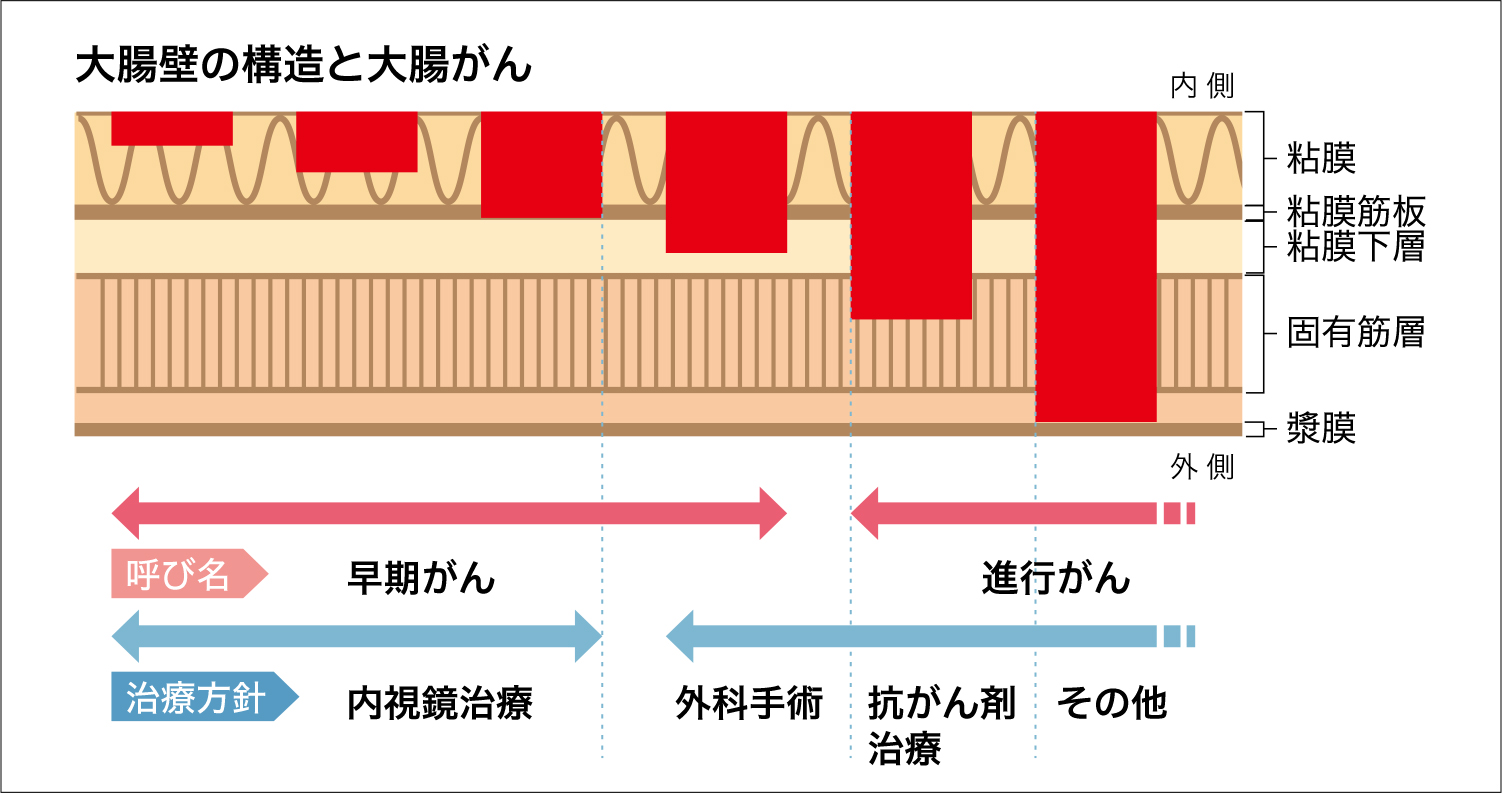
当科では大腸がんの進行度を正確に判断し、早期大腸がんに対しては当科での内視鏡治療を、早期大腸がんの一部と進行がんに対しては当院消化器外科と連携して治療方針を決定し、患者さん一人一人に合った治療法をすすめます。
また、遠くの臓器に転移がある場合や手術によってすべてのがんが取り除けないと判断された場合は、全身化学療法(抗がん剤治療)が適応となります。大腸がんに対する抗がん剤治療は外来にて行っており、普段の生活を行いながら治療を進めていくことが可能です。
当院における大腸がん化学療法一覧
- オキサリプラチン+レボホリナート+5-FU (mFOLFOX6) 療法
- mFOLFOX6+ベバシズマブ療法
- mFOLFOX6+パニツムマブ療法
- カペシタビン+オキサリプラチン (CapeOX) 療法
- CapeOX+ベバシズマブ療法
- S-1+オキサリプラチン療法 (SOX) 療法
- SOX+ベバシズマブ療法
- トポテシン+レボホリナート+5-FU (FOLFIRI) 療法
- FOLFIRI+ベバシズマブ療法
- FOLFIRI+パニツムマブ療法
- FOLFIRI+ラムシルマブ療法
- トポテシン+S-1 (IRIS) 療法
- IRIS+ベバシズマブ療法
- オキサリプラチン+レボホリナート+5-FU+トポテシン (FOLFOXIRI) 療法
- イリノテカン+パニツムマブ療法
- パニツムマブ単剤療法
- 5-FU+レボホリナート (FL) 療法
- FL+ベバシズマブ療法
- UFT+ユーゼル+ベバシズマブ療法
詳しくは薬剤科ホームページをご参照ください。
抗がん剤治療について
抗がん剤治療実績(件)
| 疾患別 | 2022年度 | 2023年度 | 2024年度 | |||
|---|---|---|---|---|---|---|
| 点滴治療 | 内服治療 | 点滴治療 | 内服治療 | 点滴治療 | 内服治療 | |
| 大腸がん | - | - | 1 | 1 | 1 | 1 |
| 胃がん粘膜下腫瘍含む | - | - | 1 | 1 | 4 | 1 |
| 膵臓がん | - | - | 1 | - | 4 | - |
| 胆管がん | 1 | - | 3 | - | 9 | - |
|
合計 |
1 | - | 6 | 2 | 18 | 2 |
抗がん剤には嘔気や下痢などの消化管症状、白血球や赤血球といった血球の減少による血液毒性、手足のしびれといった神経症状などの副作用がありますが、なるべく副作用を抑えながら最大の効果を得ることができるよう、医師・看護師・薬剤師などで構成される医療チームで協力して治療にあたります。

大腸憩室症
大腸憩室とは、大腸の壁の弱い部分が、外側に向かって小さな袋状に突き出したところです。
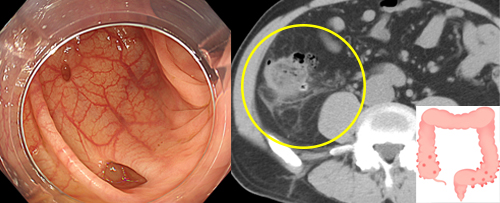
便秘で腸の内圧が上昇した状態や、加齢に伴う影響などで、圧に耐えられなくなると腸壁が外に押し出されて憩室ができると考えられています。大腸憩室の保有率は日本人全体で約24%とされ年々増加傾向であり、年齢とともにさらに上昇します。なお、大腸がんとの関連性は不明です。
憩室自体は通常は無症状です。問題となるのは、炎症を起こしたとき(憩室炎)や出血(憩室出血)したときです。憩室は腸の壁が薄い場所にあるため、炎症が強いと穿孔(穴が開くこと)して膿瘍(膿がたまった状態)の形成や、腹部全体に炎症が広がる腹膜炎になると強い腹痛や発熱を伴います。
大腸憩室からの出血は突然の血便で自覚され、腹痛を伴うことはほとんどありません。多くの場合、自然に止血するものの(自然止血率70〜90%)、繰り返し出血する場合や、まれにショック(血圧の低下)になるほどの大量出血をすることがあります。憩室出血に対する止血には、大腸内視鏡による「内視鏡的止血術」や、カテーテルによる「動脈塞栓術」が行なわれます。先に述べたように自然に止血することも多いため、軽微であれば絶食による腸管安静が基本となり、慎重に経過観察します。ただし、繰り返し出血する場合については頻回な内視鏡検査を要する場合や、最終的に大腸切除が必要となることもあります。
過敏性腸症候群(IBS)
過敏性腸症候群とは、原因の心当たりがなく、内視鏡検査をしても炎症や腫瘍などの異常が見つからないのに下痢や便秘、腹痛などを繰り返す病気です。
数ある消化器疾患のなかでも非常に頻度の高い病気の一つで、先進国で多く、日本人の10~15%に認められるともいわれています。命にかかわるような病気ではありませんが、慢性的な下痢や便秘の持続、腹痛や腹部の不快感を伴うため、人知れず悩んでいる人が多くいます。ストレス・不安・緊張などの精神的に負担がかかる状況や、疲労の蓄積、睡眠不足などで症状が悪化するのも大きな特徴です。また、全身症状として、頭痛、めまい、疲労感、不安感などを伴うこともあります。
治療としては症状を緩和させることが目標となります。食事指導・生活習慣改善を行うと共に、患者さんの症状に合わせ処方を行います。具体的には便秘型には腸管内の水分の分泌を増加させる薬を中心に、下痢型には5-HT3受容体阻害薬(イリボー)という腸の動きや水の分泌異常を抑制する薬を中心に処方を行います。そこに個々の患者さんの症状に合わせて整腸剤や消化管の運動を調節する薬、漢方、便の水分量を調節する薬などを組み合わせて治療を行っていきます。これらでも改善しない際には精神療法や抗不安薬、抗うつ薬を組み合わせることもあります。
最近3ヶ月の中で毎週1日以上は下痢や便秘で困ってしまう方がいたら、ご相談ください。
潰瘍性大腸炎
潰瘍性大腸炎は厚生労働省が指定する難治性の炎症性腸疾患の一つです。近年、我が国の患者数は増加傾向にあり、国から援助を受けている特定疾患医療受給者の数は約20万人です。原因は十分には解明されていませんが、本来私たちの身体を守るはずの免疫システムに異常が生じ、主に大腸の粘膜に持続的な炎症が起こります。20代で発症する人が多いのですが、50代以降で発症することも珍しいことではなく、小児から高齢者まで幅広い年代の人に見られます。
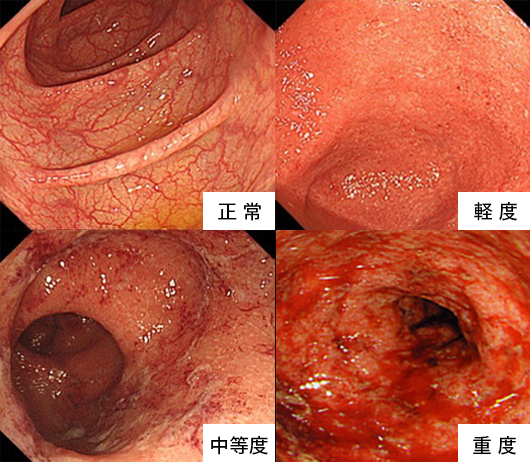
発熱や下痢、血便、腹痛が主たる症状となっており、診断は血液検査や便の細菌検査に加え、内視鏡検査などの画像検査によって行います。特に、内視鏡検査は他の腸疾患の除外や病気の進行の把握、治療の効果判定を行なえるほか、炎症を繰り返す腸粘膜に発生するがんの早期診断・治療などに役立つため、潰瘍性大腸炎の診療に欠かせない検査となっています。
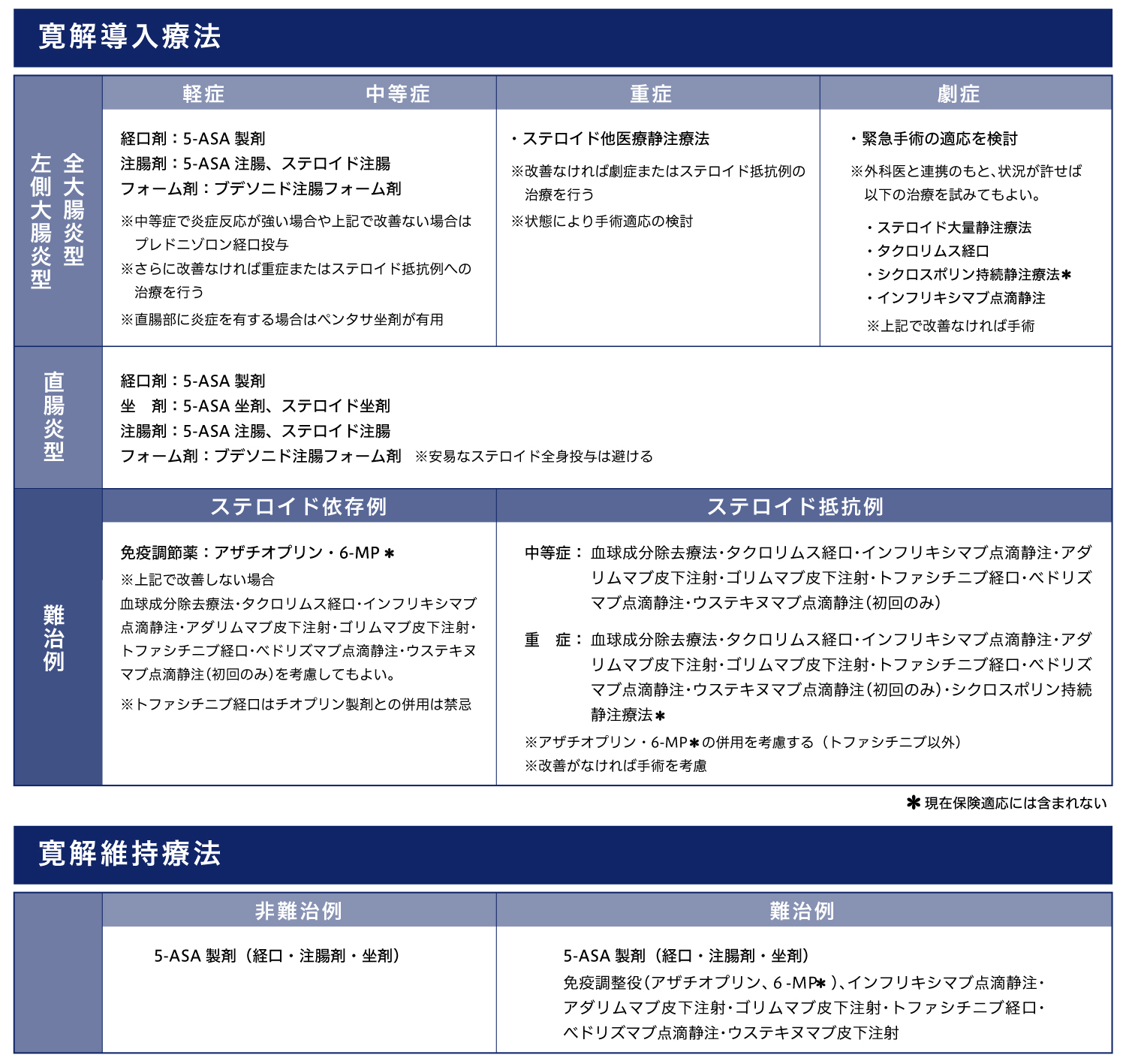
潰瘍性大腸炎に対する治療方針
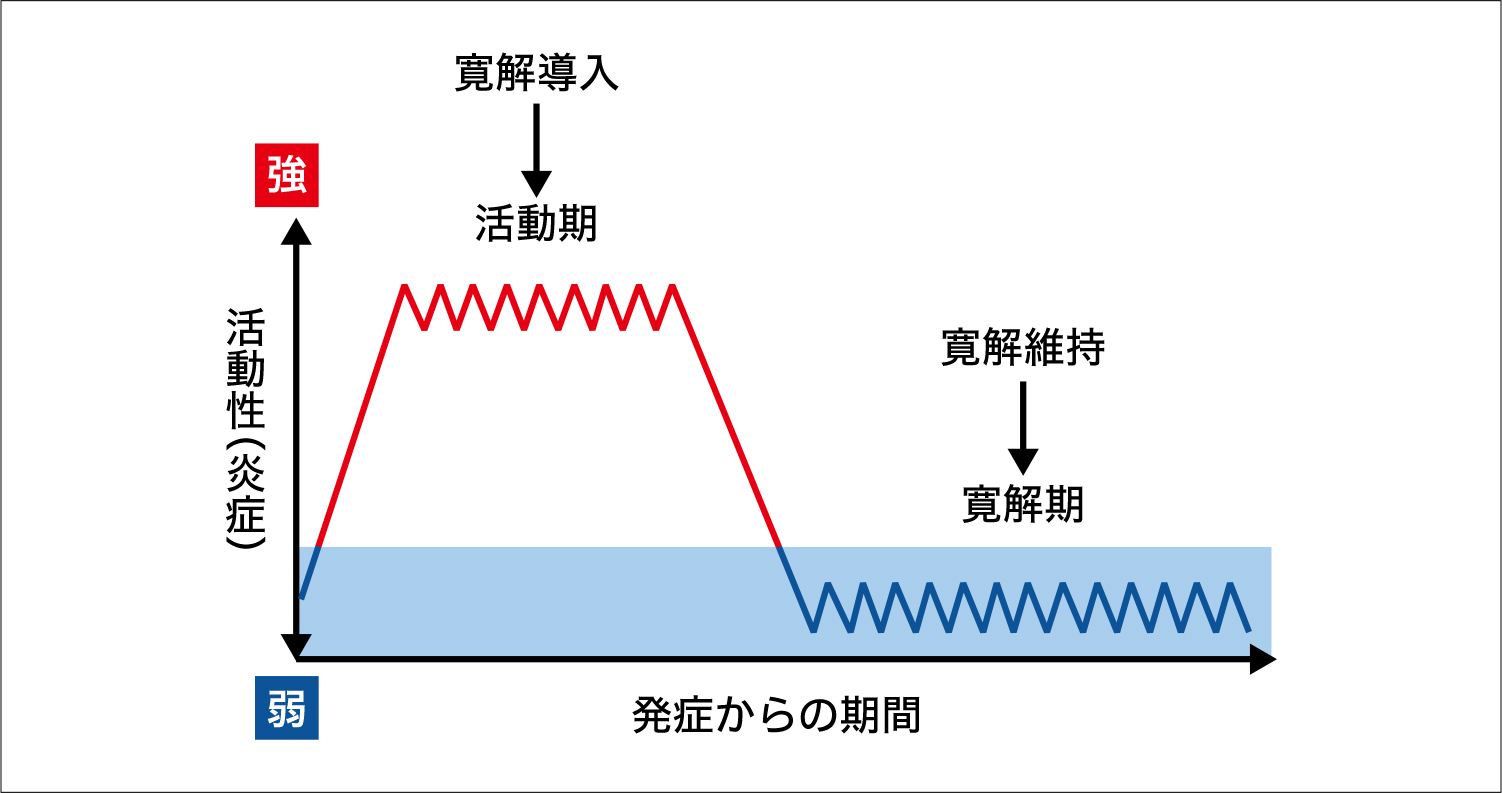
治療としては、炎症性腸疾患の基本薬である5-アミノサリチル酸(5-ASA)製剤に加えて、炎症を抑える効果があるステロイドや免疫調整薬(チオプリン製剤等)、生物学的製剤(抗TNF-α抗体製剤等)などを病状に応じて選択し使用することが一般的です。
潰瘍性大腸炎に対する一般的な治療法
【文責:消化器内科 部長 路川陽介】



